
Bij vernauwingen in de darmen kan er ook gekozen worden voor stricturoplastiek, waarbij ter hoogte van de vernauwing een snee wordt gemaakt in de lengte van de darm; deze snee wordt vervolgens weer in de lengte dichtgenaaid [20], zoals op Figuur 4 is te zien. Hierdoor wordt de darm op deze locatie breder en wat korter, en wordt verwijdering van dat deel van de darm voorkomen.
In sommige gevallen zal er ook tijdelijk een stoma moeten worden aangebracht, om de wond van de operatie te laten genezen. Bij het aanbrengen van een stoma wordt de dunne darm of de dikke darm naar het huidoppervlak gebracht waarbij de inhoud van de darm zich leegt in een stomazakje en de achterliggende darmen zo worden omzeild. Wanneer de dikke darm, rectum, of beiden verwijderd moet(en) worden, zal er in veel gevallen een permanente ileostoma (stoma aan de dunne darm) aangelegd moeten worden [31].

Figuur 4. Stricturoplastiek
© 2018 M.J. van Peperstraten
1.7.2 Levensstijladvies
Er is volgens wetenschappelijk onderzoek nog geen hard bewijs gevonden voor een relatie tussen een bepaald dieet en de impact daarvan op CD [3]. Wel is het belangrijk dat patiënten met CD er goed opletten dat ze voldoende voedingsstoffen binnen krijgen, aangezien de opname van bepaalde voedingsstoffen sowieso al verslechterd is bij patiënten met CD [14]. Restricties met betrekking tot dieet die nog wel eens door artsen aan patiënten worden opgelegd, zijn beperkingen van de consumptie van vezels, vetten, en lactose. Bij sommige patiënten kunnen deze voedingsstoffen namelijk door hun aangetaste darmen minder goed verwerkt worden. Om te achterhalen of de toestand van een patiënt verslechtert als gevolg van het consumeren van bepaalde voedingsstoffen kan een eliminatie-dieet opgesteld worden. Bij dit dieet begint de patiënt met vloeibaar voedsel, en vervolgens wordt er elke dag een nieuw voedingsmiddel aan dit dieet toegevoegd, tot het punt waarop mogelijke complicaties optreden met betrekking tot een bepaalde voedingsstof [3].
Naast het besteden van extra aandacht aan het dieet van de patiënt met CD, is het ook belangrijk om na te gaan of de patiënt rookt. Artsen geven altijd aan patiënten het advies om te stoppen met roken (indien van toepassing). Het roken van tabak is namelijk erg schadelijk voor patiënten met CD. Ten eerste is roken een risicofactor voor ontstaan van de ziekte voor personen met een genetische aanleg voor CD. Daarnaast versnelt roken de progressie van de ziekte, waardoor, als eenmaal de diagnose gesteld is, rokende patiënten vaak al eerder medicamenteuze behandelingen en/of operaties nodig hebben in vergelijking met patiënten die niet roken. Bovendien vergroot roken de kans op complicaties en op terugval naar een fase waarin de ziekte weer actiever is [32].
Patiënten met CD lijken er ook baat bij te hebben om in beweging te blijven. Met name cardiofitness en krachttraining hebben volgens verschillende onderzoeken positieve effecten op de kwaliteit van leven, op het aantal acute klachten, op het ziekteverloop en op het psychologisch welbevinden van de patiënten [33].
Alle bovenstaande informatie over de mogelijke klachten, prognose en behandelingen laat zien dat het hebben van CD belastend kan zijn voor de patient. Psychosociale problemen, waaronder problemen op het gebied van seksualiteit, komen dan ook geregeld voor bij patiënten met CD. Hieronder zal worden ingegaan op het thema seksualiteit bij patiënten met CD.
2. De ziekte van Crohn en seksualiteit
CD kan worden geassocieerd met lichamelijke en psychologische symptomen. Veel voorkomende psychologische problemen onder patiënten met CD zijn onder andere depressie en angst, mede door het chronische aspect van deze ziekte [34]. In deze WIKI-pagina wordt er gefocust op een ander belangrijk psychologisch probleem, namelijk de impact van CD op seksualiteit. Dit is een belangrijk aspect van het psychosociale functioneren en kan een aanzienlijke impact hebben op de kwaliteit van leven.
2.1 Algemene uitleg seksualiteit
De menselijke seksuele respons kan beschreven worden aan de hand van een cyclus van vier fases: (1) verlangen, (2) opwinding, (3) orgasme en (4) herstel. De cyclus kan verschillen voor mannen en vrouwen, aangezien vrouwen soms geen orgasme kunnen bereiken. In dit geval volgt de herstelfase direct na opwinding en is de herstelfase minder plotseling. Vrouwen kunnen ook twee of meer opeenvolgende orgasmes ervaren voor de herstelfase [35]. In figuur 5 is de seksuele respons cyclus van zowel vrouwen als mannen te zien.


Figuur 5. De normale seksuele responscyclus [35]
© 2018 V.W.G. Bugrgers
Er kan onderscheid gemaakt worden tussen seksuele problemen en seksuele disfuncties. Een seksueel probleem ontstaat wanneer iemand niet ervaart wat hij wil ervaren of niet in staat is te doen wat hij wil doen op seksueel gebied, bijvoorbeeld door angst en remmingen. Seksuele disfunctie beslaat een probleem in één of meer van de eerste drie fases in de seksuele responscyclus [36]. Bijvoorbeeld een seksuele interesse/opwindingsstoornis bij de vrouw (de fases verlangen en opwinding) of een erectiestoornis bij de man (de fase opwinding). Voor meer informatie over seksuele disfuncties wordt verwezen naar het diagnostisch en statistisch handboek voor mentale stoornissen (DSM-5), waarin verschillende seksuele disfuncties onderkent worden [37]. Omdat de termen seksuele problemen en seksuele disfuncties in de literatuur door elkaar gebruikt worden, wordt er op deze WIKI-pagina gesproken over seksuele problemen om verwarring te voorkomen. Met seksuele problemen kunnen teven seksuele disfuncties worden bedoeld.
2.2 Seksualiteit en CD: prevalentie
Voorafgaand aan het lezen van dit stuk dient men rekening te houden met het gegeven dat onderzoek naar CD en seksualiteit voornamelijk is uitgevoerd bij patiënten met IBD. Zoals eerder benoemd is IBD een verzamelnaam voor CD en CU. Eén onderzoek heeft aangetoond dat er geen verschil zit in het seksueel functioneren tussen beide ziekten [38]. Met dit resultaat in het achterhoofd kunnen onderstaande bevindingen worden gelezen. Uit onderzoek blijkt dat 50% van de patiënten het gevoel heeft dat IBD een negatief effect heeft op hun relatie. Het verwachte negatieve effect op de relatie was groter voor patiënten die geopereerd zijn dan patiënten die niet geopereerd zijn [39]. Ongeveer 35-58% van de patiënten met IBD rapporteert een verminderd seksueel functioneren en minder seksuele activiteit (58%) als gevolg van hun diagnose [39-42]. Een verminderd seksueel functioneren komt meer voor onder vrouwen dan onder mannen, onderstaand worden de seksuele problemen en seksuele disfuncties voor mannen en vrouwen afzonderlijk besproken [39,40,43].
2.2.1 Vrouwen
Over het algemeen ervaren vrouwen minder relationele (54%) en seksuele tevredenheid (46%) in vergelijking met de periode voor hun diagnose [39,40]. Vrouwen ervaren voornamelijk problemen in de eerste fase van de seksuele responscyclus. Zij rapporteren in deze fase problemen te ervaren met libido en een verminderde frequentie en gebrek aan interesse in seksuele activiteiten (47-84%) [39,40,43]. Ook ervaren vrouwen problemen in de tweede fase van de seksuele responscyclus, namelijk onvoldoende lubricatie (vochtig worden van de vagina) (27-30%), pijn tijdens penetratie (25-27%), problemen met vaginale infecties (9-12%) en vaginisme (8%) (inbrengen van een penis in de vagina is pijnlijk of zelfs onmogelijk) [38,42]. Deze problemen lijken over het algemeen meer aanwezig te zijn bij vrouwen in de actieve fase ten opzichte van vrouwen in de remissiefase [38]. Vrouwen geven ook aan dat zij moeilijkheden ervaren met het bereiken van een orgasme (16%), wat correspondeert met een probleem in de derde fase van de seksuele responscyclus [43]. Ten slotte kan er tijdens de seksuele activiteit sprake zijn van incontinentie van urine en kunnen er na de seksuele activiteit problemen ontstaan zoals hoofdpijn en bloedingen [38,42].
2.2.2 Mannen
Ook mannen ervaren een verminderde relationele (43%) en seksuele tevredenheid (30%) na hun diagnose [39,40]. Mannen ervaren seksuele disfuncties en problemen binnen alle drie de fases van de seksuele responscyclus. Ten eerste ervaren zij een lager libido (16-42%) en gebrek aan seksuele interesse (54%) [39-41,43]. Deze problemen zijn meer aanwezig bij mannen waarbij de ziekte actief is dan mannen in de remissiefase [41]. Kijkend naar de tweede fase in de seksuele responscyclus ervaart 17-30% een laag erectiel functioneren (problemen met het krijgen of houden van een erectie) [41]. Wat betreft de orgasme fase in de seksuele responscyclus kunnen mannen moeilijkheden ervaren met het bereiken van een orgasme (15%) [41].
2.3 Prognose
Er is in de literatuur geen consistentie over de samenhang tussen de duur van de ziekte en de seksuele problemen en disfuncties bij patiënten met CD [44]. Dit maakt dat er geen eenduidige prognose gegeven kan worden bij deze patiënten wat betreft het seksueel functioneren. Wel kan gesteld worden dat de actieve fase van de ziekte samengaat met een verslechtering van het seksueel functioneren, zoals een vermindering in de seksuele frequentie, seksueel verlangen, functioneren wat betreft orgasme, erectiel functioneren en seksuele tevredenheid [38,41,42].
2.4 Medicatiegebruik
2.4.1 Erectieproblemen
Zoals hierboven beschreven staat hebben veel mannelijke patiënten last van erectieproblemen. Een van de medicijnen die hiervoor wordt voorgeschreven, is sildenafil [45]. Sildenafil (waarvan de tabletten met de merknaam Viagra de bekendste zijn) is een fosfodiësterase-5-remmer, en remt de afbraak van cyclisch-guanosinemonofosfaat (cGMP). cGMP is een zogenaamde second messenger (een stofje dat een signaal doorgeeft in de cel en een proces in gang kan zetten) die zorgt voor de ontspanning van glad spierweefsel in, onder andere, het sponsachtig lichaam van de penis. De ontspanning van deze spieren zorgt ervoor dat de penis zich kan vullen met bloed en een erectie tot gevolg heeft [46]. Volgens onderzoek bij mannen waar de endeldarm operatief is verwijderd ter behandeling van BDI, verhielp Viagra bij 79% van de patiënten erectieproblemen [47]. Eventuele bijwerkingen van Viagra zijn hoofdpijn, duizeligheid, opvliegers, misselijkheid, veranderingen in het gezichtsvermogen, een verstopte neus, en maagklachten. Bij patiënten met pulmonale hypertensie (abnormale hoge bloeddruk in de longvaten) is de kans op bijwerkingen groter [46]. Overige fosfodiësterase-5-remmers die doorgaans worden voorgeschreven bij erectiel disfunctioneren wanneer sildenafil niet mogelijk is, zijn tadalafil (merknaam Cialis) en vardenafil (merknaam Levitra) [45]. Wanneer fosfodiësterase-5-remmers niet toegediend mogen/kunnen worden of beperkte werking hebben, kunnen er lokale vaatverwijders zoals fentolamine/papaverine (injectie) of alprostadil (intra-urethraal: met een stift in de urinebuis ingebracht) worden voorgeschreven. Deze werken effectiever, maar hebben een meer invasieve toedieningsmethode vergeleken met de fosfodiësterase-5-remmers [45].
2.4.2 Lage testosteronspiegel
Patiënten met CD hebben vaak een lagere productie en secretie van geslachtshormonen door de gonaden [48]. Veel van deze patiënten (25-50%) hebben dan ook een lage testosteronspiegel, mede dankzij de medicatie die ze krijgen voorgeschreven voor CD [49,50]. Seksueel functioneren is, voor zowel mannen als vrouwen, gerelateerd aan de hoeveelheid testosteron in het lichaam. Een lage testosteronspiegel zorgt voor een verminderd libido en kan voor mannen het krijgen en volhouden van een erectie moeilijker maken. Bij sommige patiënten met CD waarbij een lage testosteronspiegel in het bloed is gevonden, wordt dan ook testosteron toegediend om deze problemen te verhelpen. Wel is het belangrijk om rekening te houden met het feit dat vrouwen een lagere dosering testosteron nodig hebben dan mannen [49]. De bijwerkingen die testosteron toediening met zich mee kunnen brengen, hangen onder andere af van de manier van toediening [51]. Transdermaal (gels en/of pleisters): o.a. reacties (jeuk, droge huid, uitslag, etc.) op de aanbrengplaats, veranderingen in de stemming (boosheid, ongeduld, agressie, slapeloosheid, hoger libido, etc.), hoofdpijn en duizeligheid, diarree, veranderingen in huid en haar, en prostaataandoeningen. Intramusculaire (injectie in spieren) toediening: o.a. stijging van de hemoglobinewaarden in het bloed, gewichtstoename, opvliegers, acne, goedaardige prostaatvergroting en verhoging van PSA waardes, jeuk en/of pijn rond de injectieplaats [51].
2.4.3 Penetratie en/of lubricatie problemen
Penetratie en lubricatie problemen kunnen verholpen worden met medicatie. Een van de oorzaken van een droge en/of geïrriteerde vagina, wat kan leiden tot pijn tijdens penetratie, is namelijk een tekort aan oestrogenen [52,53]. Oestrogenen zorgen ervoor dat de wand van de vagina dik en gezond blijft en lubricatie afgeeft. Wanneer de oestrogeen-levels dalen, krimpt de vaginawand en zal deze minder lubricatie afgeven, waardoor de vagina droog en geïrriteerd kan worden [53]. Deze problemen kunnen verholpen worden door lokale toediening van oestrogenen. Zo kan er gekozen worden voor een estradiol-tablet (Vagifem) of een estriol-crème (Synapause-E3) [54,55]. Beiden worden vaginaal aangebracht. Voornaamste bijwerkingen van Vagifem zijn vaginale afscheiding/bloedingen, onprettig gevoel in de vagina, vaginale candidiasis (schimmelinfectie), pijnlijke en/of vergrootte borsten, maagklachten, en perifeer oedeem (vochtophoping in armen en benen) [54]. Mogelijke bijwerkingen van Synapause-E3 zijn irritatie of jeuk op de plaats waar de crème is aangebracht, pijnlijke borsten, vaginale afscheiding, misselijkheid, en vochtretentie [55]. Bij een oestrogeenbehandeling geldt in het algemeen dat de kans op borst-, baarmoeder- en eierstokkanker toeneemt met de gebruiksduur [56]. Vrouwen met een baarmoeder moeten om deze reden naast de oestrogeentherapie ook progestagenen (hormonen die de progesteron-receptor activeren, hebben anticonceptieve werking) toegediend krijgen, omdat deze de kans op baarmoederkanker weer verkleinen. In tabel 2 staan de verschillende mogelijke medicijnen nog eens op een rijtje.
|
Seksueel disfunctioneren
|
Medicatie
|
Voorbeelden
|
Toediening
|
|
Erectiele disfunctie [45]
|
Fosfodiësterase-5-remmers
|
Sildenafil (Viagra)
|
Tablet, oraal
|
|
Tadalafil (Cialis)
|
Tablet, oraal
|
|
Vardenafil (Levitra)
|
Tablet, oraal
|
|
Overige vaatverwijders
|
Fentolamine/papaverine
|
Injectie, penis
|
|
Alprostadil
|
Intra-urethrale stift
|
|
Verminderd libido
|
Testosteron [51]
|
Androgel
|
Gel, huid
|
|
Sustanon
|
Injectie, spier
|
|
Penetratie en/of lubricatie problemen
|
Oestrogenen [56]
|
Estradiol (Vagifem)
|
Tablet, vaginaal
|
|
Estriol (synapause-E3)
|
Crème, vaginaal
|
Tabel 2. Overzicht van mogelijke medicatie voor verschillende seksuele problemen.
© 2018 M.J. van Peperstraten
2.5 Hulpmiddelen
Naast medicatie zijn er ook nog altijd de nodige hulpmiddelen die worden ingezet om seksuele problemen te verhelpen of verminderen. Zo kan er bij lubricatieproblemen en pijn bij de penetratie glijmiddel worden gebruikt om penetratie makkelijker te maken. Mannen die moeite hebben om een erectie lang vol te houden, kunnen gebruik maken van een penisring. Een penispomp wordt geadviseerd aan mannen die op de eerste plaats niet makkelijk een erectie krijgen, en deze ook niet lang kunnen volhouden. Als laatste kan er nog gekozen worden voor een penisprothese. Hierbij wordt operatief een opblaasbaar implantaat in de penis geplaatst, welke op elk moment opgeblazen kan worden om een erectie te simuleren [57]. Dit is een vrij invasieve ingreep met bijkomende mogelijke complicaties, en wordt dus vaak als laatste redmiddel gebruikt. Met name voor de laatstgenoemde hulpmiddelen is het raadzaam eerst met uw arts of seksuoloog te overleggen.
Uit bovenstaande informatie komt naar voren dat er zich verschillende seksuele problemen en disfuncties kunnen voordoen bij patiënten met CD. Vervolgens is beschreven welke medicatie en hulpmiddelen deze problemen kunnen verhelpen of verbeteren. Wat echter nog niet beschreven is, zijn de voorspellers die ervoor kunnen zorgen dat patiënten met CD seksuele problemen ervaren. Op deze voorspellers wordt hieronder ingegaan.
3. Combinatie tussen de ziekte van Crohn en seksualiteit
3.1 Het biopsychosociaal model: onderliggende mechanismen van seksuele problemen en disfuncties
Onderstaand worden de onderliggende mechanismen van seksuele problemen en disfuncties bij patiënten met CD beschreven aan de hand van het biopsychosociaal model [58]. Dit betekent dat zowel biologische, psychologische als sociale mechanismen een rol spelen bij seksuele problemen of seksueel disfunctioneren bij patiënten met CD, zie figuur 6. Deze mechanismen kunnen tevens met elkaar samenhangen en interacteren (wisselwerking of wederzijdse actie tussen mechanismen) wat gevolgen heeft voor het seksueel functioneren. Onderstaand worden apart de mogelijke biologische, psychologische, en sociale voorspellers van seksuele problemen bij CD beschreven. Vervolgens volgt een overzicht in de vorm van een overkoepelend model waarin de samenhangen en interacties van de voorspellers worden weergegeven. Veel van de studies die worden aangehaald, hebben onderzoek gedaan bij IBD patiënten, hier dient rekening mee te worden gehouden bij het interpreteren van de resultaten.

Figuur 6. Het biopsychosociaal model toegepast op seksueel functioneren bij CD.
© 2018 M.J. van Peperstraten
3.1.1 Biologische voorspellers
Ziekte als voorspeller zelf
CD zelf kan een direct (rechtstreeks) effect hebben op het seksueel functioneren van individuen, zoals tevens te zien is in model 1. Symptomen zoals buikpijn, diarree, angst voor ontlastingsincontinentie, winderigheid en vermoeidheid kunnen het seksueel functioneren aantasten [44,59]. Voornamelijk ontlastingsincontinentie is negatief gerelateerd aan seksuele tevredenheid; dit houdt in dat meer ontlastingsincontinentie samengaat met een mindere seksuele tevredenheid. In Figuur 7 is een grafiek afgebeeld met daarin de redenen die patiënten zelf aangaven voor het verminderd seksueel functioneren na de diagnose IBD. Zo gaven vrouwen aan dat vermoeidheid/zwakte, buikpijn, diarree/incontinentie en ziekte gerelateerde zorgen voor hen redenen waren voor een verminderd seksueel functioneren. Mannen gaven aan dat vermoeidheid/zwakte en ziekte gerelateerde zorgen (werk, opnames) voor hen redenen waren voor een verminderd seksueel functioneren [40]. De activiteit van de ziekte heeft ook een aanzienlijk effect op het seksueel functioneren en wordt hierna besproken.
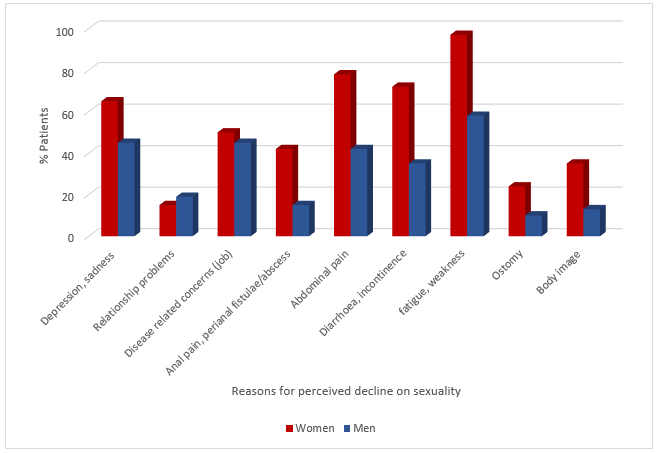
Figuur 7. Klachten die mannen en vrouwen met IBD aangeven als effect hebbend op het seksueel functioneren [40]
© 2018 M. Letschert
Activiteit van de ziekte
Hoe actief de ziekte is, hangt samen met het seksueel functioneren (zie model 1). Bij vrouwen heeft de activiteit van de ziekte met name impact op de hoeveelheid gedachten en verlangen voor seksuele activiteit, hoe actiever de ziekte hoe minder gedachten en verlangens voor seksuele activiteit. Bij mannen hangt ziekte activiteit voornamelijk samen met erectie- en ejaculatieproblemen, bij een hogere activiteit kwamen deze problemen frequenter voor. Daarnaast heeft ziekteactiviteit voor beide een negatieve impact op de frequentie van geslachtsgemeenschap, orgasme en de tevredenheid met de geslachtsgemeenschap. Dus hoe hoger de ziekte activiteit hoe lager het gevoel van seksuele aantrekking en interesse in vrouwen en mannen [44].
Geslacht
Ook geslacht kan van invloed zijn op ontwikkelingen in het seksueel functioneren van patiënten met CD. De factor geslacht staat dan ook afgebeeld in model 1. Zoals al eerder aangegeven, kunnen er zowel bij vrouwen als bij mannen problemen ontstaan op het gebied van seksueel functioneren, maar de mechanismen kunnen per geslacht verschillen. Uit de studie van Muller et al. (2010) bleek dat het vrouwelijke geslacht een risicofactor is voor het rapporteren van een negatieve impact van IBD op het lichaamsbeeld. Hiermee wordt bedoeld dat vrouwen met IBD meer en eerder problemen met betrekking tot het lichaamsbeeld ervaren [39,40,43,60]. Een verminderd lichaamsbeeld kan invloed hebben op het libido en de frequentie van seksuele activiteit. Mannen met IBD ervaren minder problemen met betrekking tot hun lichaamsbeeld vergeleken met vrouwen, wat kan komen doordat schoonheidsidealen in de maatschappij verschillend zijn voor mannen en vrouwen [61].
De seksuele problemen bij vrouwen kunnen daarnaast ook veroorzaakt worden door de gevolgen van de ziekte zelf zoals pijn tijdens penetratie, lubricatieproblemen en vaginale afscheiding, maar ook door de angst voor incontinentie. De angst voor incontinentie komt ook bij mannen voor. Psychosociale verschillen tussen mannen en vrouwen zoals lichaamsbeeld en sociologische factoren (deze worden later beschreven in 3.1.3) kunnen een rol spelen bij het verschil tussen mannen en vrouwen. Daarnaast kan het zo zijn dat vrouwen deze problemen vaker bespreekbaar maken [39].
Een andere verklaring voor het geslachtsverschil kan zijn dat mannen de verminderde intimiteit toeschrijven aan psychologische ziekte-gerelateerde effecten zoals depressie of werk gerelateerde complicaties en vrouwen dit meer toeschrijven aan ziekte-gerelateerde symptomen zoals buikpijn, diarree en incontinentie [44].
Operatie
Bovenaan op deze WIKI-pagina is al beschreven dat een deel van de patiënten die gediagnosticeerd zijn met CD een operatie zal ondergaan. Uit het artikel van Jedel et al., (2015) blijkt dat er tegenstrijdige resultaten zijn met betrekking tot het seksueel functioneren na een operatie [44]. Dit is weergegeven in model 1 door het weglaten van een plus of minteken bij de pijl van operatie naar seksueel functioneren. Aan de ene kant zijn er studies die rapporteerden dat patiënten na de operatie vaak verbeteringen op seksueel vlak laten zien, waarschijnlijk doordat de symptomen minder aanwezig zijn, een operatie de complicaties vermindert en er waarschijnlijk een remissie van de ziekte plaatsvindt [44]. Aan de andere kant zijn er studies die geen verschil vinden tussen het seksueel functioneren voor en na de operatie, of juist een nog meer gereduceerd seksueel functioneren vinden na de operatie [44,59]. Deze vermindering in seksueel functioneren kan samenhangen met de ernst van de symptomen, hoe ernstiger de symptomen hoe grotere de kans op een operatie. In sommige studies is gevonden dat vrouwen na de operatie meer last hebben van pijn tijdens penetratie, een verminderd libido en lubricatieproblemen. Pijn tijdens penetratie wordt door vrouwen het vaakst (30%) gerapporteerd na de operatie. De meeste studies vonden dat erectieproblemen en erectiestoornissen niet vaak voorkwamen na een operatie bij mannen. Redenen die de mannelijke patiënten zelf aangaven voor een verminderde frequentie van seksuele activiteit na een operatie waren: niet goed/lekker voelen, een verminderd libido en zorgen over de reactie van de partner [39]. Wanneer er een uitgebreide operatie in het bekkengebied heeft plaatsgevonden worden er meer seksuele disfuncties gerapporteerd dan wanneer dit niet plaatsgevonden heeft, voornamelijk bij het mannelijke geslacht [44]. Dit kan komen door mogelijke schade aan autonome zenuwcellen (type lichaamscel dat hoort bij het autonome zenuwstelsel, dit zenuwstelsel regelt functies die onbewust plaatsvinden zoals de spijsvertering en verwijden en vernauwen van bloedvaten). Daarnaast blijkt het risico voor een erectiestoornis na een operatie gerelateerd te zijn aan leeftijd (50+) [48].
Er dient bij de interpretatie van deze resultaten wel rekening worden gehouden met het feit dat er bij deze onderzoeken vaak geen voormeting van het seksueel functioneren heeft plaatsgevonden en dat de data dus enkel vergeleken is met een controle groep. Een verbetering of verslechtering van het seksueel functioneren ten opzichte van het seksueel functioneren van voor de operatie kan dus niet met zekerheid geconstateerd worden. De drie studies die wel een voormeting hebben gebruikt, rapporteerden vaak positieve effecten van een operatie op het seksueel functioneren, zowel bij mannen als bij vrouwen [44].
Samenvattend moet er dus, om te achterhalen wat voor en hoe groot het effect van een operatie op het seksueel functioneren van patiënten met CD, meer onderzoek gedaan worden waarbij gebruik wordt gemaakt van een voormeting en een nameting van seksueel functioneren om de resultaten goed te kunnen vergelijken met de voor- en nameting van de controle groep.
Stoma
Bij sommige patiënten dient er een stoma aangebracht te worden tijdens de operatie. Een operatie waar individuen een stoma aan overhouden brengt weer andere gevolgen voor het seksueel functioneren van patiënten met CD met zich mee. Er kunnen zorgen ontstaan over een mogelijk lek of de geur van de stoma en daarnaast kan het lichaamsbeeld worden aangetast door deze stoma [59]. In de review van Nee en Feuerstein (2015) wordt een onderzoek beschreven waaruit blijkt dat 78% van de patiënten waarbij een stoma noodzakelijk was minder seksueel actief waren, dat 34% een vermindering van plezier hadden van seksuele relaties en dat 41% seksuele relaties als een probleem ondervonden. Dus naast de operatie op zichzelf kan een stoma na de operatie ook nog negatieve gevolgen hebben op het seksueel functioneren van CD patiënten.
Comorbide fysieke aandoeningen
Patiënten met CD kunnen naast deze ziekte ook aan een andere fysieke aandoening lijden (comorbiditeit). Zo is er een hoge comorbiditeit met prikkelbare darm syndroom (PDS) (aandoening die zich uit door onder andere darmkrampen en buikpijn, terwijl er geen achterliggende oorzaak is gevonden), ook bij deze aandoening worden seksuele disfuncties gerapporteerd (24% - 43%) [62,63]. Er is dus een mogelijkheid dat de problemen in het seksuele functioneren ook voor een deel toegeschreven kunnen worden aan PDS en niet alleen aan CD. Er is nader onderzoek nodig om te achterhalen of de patiënten die zowel gediagnosticeerd zijn met PDS als CD ook daadwerkelijk meer seksuele problemen ervaren dan de individuen die alleen gediagnosticeerd zijn met CD [44]. Daarnaast hebben patiënten gediagnosticeerd met CD een grotere kans om ook nog artritis (ontsteking van de gewrichten door reumatische aandoening, verwonding of bacteriële infectie), astma, bronchitis (ontsteking van kleine vertakkingen in de longen), psoriasis (chronische huidaandoening met schilfers, roodheid en jeuk) en pericarditis (ontsteking van het hartzakje) te ontwikkelen [64]. In de studie van Hill, Bird en Thorpe (2003) is gevonden dat 56% van de patiënten hun artritis ervaarde als de oorzaak van hun beperkingen tijdens geslachtsgemeenschap, voornamelijk door vermoeidheid, pijn en verminderde gewricht functies [65]. Ook bij astma en bronchitis is een lagere seksuele kwaliteit van leven waargenomen dit komt door een verminderd uithoudingsvermogen en het buiten adem zijn [66,67]. Psoriasis heeft ook een aanzienlijk effect op het seksueel functioneren; individuen ervoeren moeilijkheden met aantrekkelijk voelen, schaamte, meer zelfbewust zijn (in de spotlight), veel angst voor afwijzing, lage zelfwaarde en laag (seksueel) zelfbeeld. Dit alles leidde tot het vermijden van intieme situaties [68]. Al met al kunnen ook de mogelijke comorbiditeiten leiden tot de problemen in het seksuele functioneren van individuen met CD, zoals tevens te zien in model 1, waarbij een pijl met een minteken van comorbide fysieke aandoeningen naar seksueel functioneren gaat.
Medicatie
Effecten van medicatie voor CD op seksuele problemen
Veel van de medicatie die aan Crohn-patiënten wordt voorgeschreven, kunnen direct of indirect (niet rechtstreeks) het seksueel functioneren negatief beïnvloeden, en een aanzienlijk deel van de patiënten heeft hier dan ook last van [40,44,48] (zie model 1).
Zo kunnen bij bepaalde TNF-α-blokkers vaginitis (in 0,1-1% van de patiënten), en bij bepaalde corticosteroïden erectiestoornissen (0,01-0,1%) ontstaan [69-71]. Echter vinden studies tegenstrijdige resultaten wat betreft deze directe bijwerkingen. Zo geeft bijvoorbeeld de studie van O'Toole, Winter, Friedman (2014) aan dat de medicatie voor CD geen seksuele disfuncties als directe bijwerking heeft [48]. Maar uit de studie van Muller et al. (2010) blijkt dat ongeveer 10% van de patiënten hun medicatiegebruik aanpast omdat zij negatieve effecten op libido en seksuele activiteit ervaren [39]. Daarnaast gaf 63,1% van de respondenten aan niet het gevoel te hebben dat de medicatie invloed had op hun seksuele activiteit en libido, 36,9% had wel dit gevoel.
Indirect kunnen de medicijnen ook voor verminderd seksueel functioneren zorgen door middel van de bijwerkingen. Zo zijn vermoeidheid en/of slapeloosheid bijwerkingen bij veel patiënten (1-10%) die TNF-α-blokkers, mesalazine, of corticosteroïden gebruiken [22,69,72-74]. Deze klachten komen overeen met oorzaken die de patiënten geven waardoor ze seksueel minder actief zijn [40]. Corticosteroïden kunnen zorgen voor veranderingen in gevoel en stemming, wat een risicofactor is voor het ontwikkelen van seksuele problemen [24]. Hoe depressie invloed heeft op seksueel functioneren wordt bij kopje 3.1.2 nader toegelicht. Daarnaast is een andere bijwerking van corticosteroïden toegenomen eetlust, gewichtstoename, acne en een gezwollen gezicht [44,75]. Deze bijwerkingen kunnen zorgen voor een negatief lichaamsbeeld en schaamte wat als gevolg het seksuele functioneren kan belemmeren [44].
Bij de interpretatie van deze resultaten dient er rekening te worden gehouden met het feit dat medicatie een indicator kan zijn voor de ziekteactiviteit en de ernst van de ziekte, oftewel zwaardere medicijnen hangen samen met een hogere ziekteactiviteit en ernst van de ziekte. Deze twee aspecten kunnen namelijk de daadwerkelijke oorzaak zijn van het verminderd seksueel functioneren in plaats van de medicatie zelf [48]. Er is nog onvoldoende onderzoek gedaan om aan te geven in hoeverre de medicatie/bijwerkingen gevolgen hebben op het seksueel functioneren [44].
Effecten van medicatie voor seksuele problemen op CD
Bepaalde medicatie die wordt voorgeschreven voor seksueel disfunctioneren heeft mogelijk een positief effect op de CD. Zo is in enkele onderzoeken aangetoond dat sildenafil (Viagra) een ontstekingsremmende functie heeft, vergelijkbaar met de TNF–α–blokkers [76,77]. Daarnaast kan sildenafil met zijn werking als vaatverwijder de bloedtoevoer naar de darmen verhogen waardoor ontstekingen mogelijk sneller opgeruimd kunnen worden door witte bloedcellen [78]. Ook toediening van testosteron lijkt voordelige effecten te hebben op de ziekteactiviteit [79], een lage hoeveelheid testosteron in het bloed lijkt namelijk samen te gaan met een verhoging van ontstekingsfactoren, waarbij toediening van testosteron deze weer doet afnemen. Veel van deze onderzoeken staan echter nog in de kinderschoenen, en er zullen veel vervolgonderzoeken nodig zijn voor de precieze mechanismen en efficiëntie bekend is. De toediening van oestrogenen daarentegen lijkt nadelige effecten te hebben op het verloop en zelfs het ontstaan van CD. Dit blijkt uit onderzoeken naar de relatie tussen oestrogenen-bevattende anticonceptie en het verloop en ontstaan van CD [80-82]. Oestrogenen zouden namelijk onder andere de doorlaatbaarheid van de darmwand veranderen en invloed hebben op de werking van het immuunsysteem. Vrouwen die deze anticonceptie gebruiken, hebben mogelijk een groter risico hebben op het krijgen van CD. Vrouwelijke patiënten die al CD hebben zouden daarnaast een groter risico op complicaties hebben bij gebruik van anticonceptie, maar de exacte onderliggende werking van deze relatie is nog niet genoeg onderzocht om te stellen dat vrouwen met CD geen oestrogenen toegediend mogen krijgen. Het effect van medicatie op CD kan zowel positief als negatief zijn, dit is waarneembaar in model 1 via de pijl van seksueel functioneren naar CD via medicatie.
Interactie tussen medicatie voor CD en voor seksuele problemen
De meeste medicijnen voor CD en medicijnen voor seksuele problemen kunnen samen genomen worden zonder dat daar negatieve gevolgen van komen. Wel is bekend dat oestrogenen het effect van corticosteroïden kunnen versterken [74,83]. Hierdoor kunnen bijwerkingen zoals infecties, slaapproblemen/onrust, en maagklachten eerder optreden. De hoeveelheid toegediende corticosteroïden zal dan moeten worden aangepast, óf er moet worden overgestapt op vaginale toediening van oestrogenen, aangezien daarbij minder relevante interacties zullen optreden [54]. Ook bij toediening van testosteron bij patiënten die corticosteroïden krijgen, vindt er een nadelige interactie plaats. Gelijktijdig gebruik van deze twee medicijnen kan namelijk oedeemvorming versterken (ophoping van vocht in weefsel dat leidt tot een zwelling) [51]. Voornamelijk bij patiënten die ook nog hart-, nier-, of leveraandoeningen hebben moet worden opgepast.

Model 1. Bovenstaand model geeft een overzicht hoe bovenstaande voorspellers met elkaar samenhangen en mogelijk interacteren. De pijlen geven het verband tussen CD en seksueel functioneren weer, waarbij er een plusteken of minteken is toegevoegd indien er een richting kan worden toegewezen aan het verband. Zo staat een (-) voor een negatief verband (als A stijgt, daalt B) en een (+) voor een positief verband (als A stijgt, stijgt B). De onderbroken pijlen geven (1) de relatie tussen twee voorspellers weer (bijvoorbeeld: de relatie tussen ziekte activiteit en operatie), (2) een terugwerkend effect van seksueel functioneren op CD weer via een voorspeller (bijvoorbeeld: de relatie tussen seksueel functioneren en CD via medicatie) of (3) een terugwerkend effect van een voorspeller op CD weer (bijvoorbeeld: operatie op CD). CD heeft een direct negatief effect op seksueel functioneren, dit houdt in dat naarmate CD ernstiger is (dit betekent meer symptomen), het seksueel functioneren vermindert. De activiteit van de ziekte bepaald hoe sterk dit negatieve effect is. Daarnaast heeft geslacht invloed op welke manier het seksueel functioneren wordt beïnvloed door CD. Of men een operatie ondergaat hangt af van de ernst van de ziekte, de operatie zelf heeft ook een negatief effect op de symptomen van de ziekte. Dit houdt in dat men na een operatie minder symptomen kan ervaren. Het ondergaan van een operatie kan zowel een positief als negatief effect hebben op het seksueel functioneren. CD kan gepaard gaan met comorbide fysieke aandoeningen, die een negatief effect kunnen hebben op seksueel functioneren. De medicatie die voorgeschreven wordt bij CD kan ook een negatieve invloed hebben op het seksueel functioneren, de medicatie wordt daarnaast weer bepaald door de activiteit van de ziekte. De medicatie die voorgeschreven wordt om het seksueel functioneren te verbeteren kan invloed hebben op de CD.
© 2018 V.W.G. Burgers & M. Letschert
3.1.2 Psychologische voorspellers
Depressie
Depressie is een veel voorkomende psychische stoornissen bij mensen met CD. De prevalentie van depressie bij deze patiënten is hoger tijdens de actieve fase van de ziekte in vergelijking met de remissiefase van de ziekte [84]. Een depressieve stemming lijkt een van de meest belangrijke voorspellers te zijn van seksuele disfunctie bij patiënten met CD. De voorspeller depressie is dan ook afgebeeld in model 2: er loopt een pijl van CD naar depressie met een plusteken erbij; daarnaast loopt er ook een pijl vanuit depressie naar seksueel functioneren met een minteken erbij. Uit verschillende onderzoeken blijkt dat depressie samenhangt met een verminderd seksueel functioneren [38,40,42,43,48]. Patiënten die depressiever waren, rapporteerden een mindere frequentie van geslachtsgemeenschap, minder seksuele gedachten, verlangens, tevredenheid, partnertevredenheid, en meer problemen met het bereiken van een orgasme. Daarnaast kan de antidepressiva medicatie die voorgeschreven wordt bij een depressie bijwerkingen op seksueel vlak tot gevolg hebben, zoals een vertraagd orgasme, het niet kunnen bereiken van een orgasme en problemen met betrekking tot opwinding en libido [85,86].
Angst
Naast een depressieve stemming ervaren patiënten met CD ook vaak angst. Angst is gerelateerd aan seksuele problemen en disfuncties zoals opwindingsproblemen, orgasmedisfunctie en het niet kunnen ervaren van plezier tijdens seksuele activiteit [87]. De voorspeller angst is dan ook meegenomen in model 2. Behandeling voor angstklachten bestaat uit antidepressiva, wat, zoals al eerder, is aangegeven seksuele bijwerkingen tot gevolg kan hebben. Daarnaast kunnen kalmeringsmiddelen worden voorgeschreven zoals benzodiazepines. Ook deze middelen kunnen seksuele problemen tot gevolg hebben, zoals een verminderd libido, erectieproblemen en het niet kunnen bereiken van een orgasme [85].
Lichaamsbeeld
Lichaamsbeeld kan worden gezien als een oordeel over de eigen fysieke aantrekkelijkheid en over hoe iemand zich voelt over eigen genitale (gebieden waar de geslachtsorganen zich bevinden) en erogene zones (gebieden van het menselijk lichaam die bij aanraking seksuele gevoelens kan opwekken). CD heeft een directe en indirecte invloed op lichaamsbeeld [44]. Zoals staat weergegeven in model 2 kan CD een directe of indirecte invloed hebben op het lichaamsbeeld van patiënten. Zo kan de diagnose CD een directe invloed hebben op hoe iemand naar zichzelf kijkt. Daarnaast kan CD ook indirect het lichaamsbeeld van patiënten beïnvloeden. Zo worden zorgen over het lichaamsbeeld voornamelijk veroorzaakt door symptomen van CD en lichamelijke veranderingen door behandeling(en) (denk bijvoorbeeld aan littekens die operaties kunnen achterlaten) [44]. Ook het krijgen van een stoma heeft impact op het lichaamsbeeld. Patiënten die een stoma hebben, ervaren meer problemen gerelateerd aan lichaamsbeeld en seksuele aantrekkelijkheid dan patiënten die dit niet hebben [60]. Ook patiënten met een depressie, een hoger BMI en complicaties na de operatie geven aan een slechter lichaamsbeeld te hebben. Verschillende aspecten van het lichaamsbeeld, zoals zorgen over gewicht, fysieke conditie, seksuele aantrekkelijkheid en gedachten over het lichaam tijdens de seksuele activiteit voorspellen de mate van seksuele tevredenheid [88]. Een laag lichaamsbeeld kan leiden tot het vermijden van seksuele activiteiten, en kan er ook toe leiden dat patiënten seksuele activiteit gaan associëren met gevoelens van schaamte en andere negatieve emoties. Daarnaast kan een laag lichaamsbeeld zorgen voor een extreme focus op het eigen lichaam (een verhoogd zelfbewustzijn) en dit kan een (ongewenste) afleiding zijn tijdens de seksuele interactie. Dit kan zorgen voor minder plezier tijdens de seksuele ervaring en kan uiteindelijk erectie-en orgasmeproblemen tot gevolg hebben. Deze (ongewenste) afleiding komt vaker voor bij vrouwen dan bij mannen [89]. Al met al kan een laag lichaamsbeeld dus leiden tot seksuele problemen, zoals staat weergegeven in model 2.
Gevoel van controle
Aangezien CD een onvoorspelbare ziekte is, kunnen patiënten een gebrek aan controle ervaren. Zo kan men bijvoorbeeld bang zijn om diarree te krijgen op ongewenste momenten of bang zijn dat het stomazakje los gaat tijdens seksuele activiteit. Ook geven patiënten aan zich vies te voelen omdat zij geen fysieke controle hebben over de acties van hun darmen [61]. Dit kan een effect hebben op het gevoel van aantrekkelijkheid, op de intimiteit en op de mogelijkheid om seksueel te kunnen presteren [90]. De voorspeller met betrekking tot het gevoel van controle staat in model 2 afgebeeld.
3.1.3 Sociale voorspellers
Er is weinig bekend over de mogelijke sociale voorspellers van seksuele problemen en disfuncties die patiënten met CD ervaren. Echter is er wel onderzoek gedaan naar deze sociale voorspellers bij andere chronische ziekten zoals darmkanker, die qua symptomatologie en behandeling een overlap laten zien met CD. Met behulp van deze informatie wordt er onderstaand een beeld geschetst van de mogelijke sociale mechanismen die een rol kunnen spelen bij het ervaren van seksuele problemen en disfuncties bij mensen met CD (zie model 2). De sociale voorspellers hebben voornamelijk betrekking op de kwaliteit van het seksuele leven en niet zozeer op het seksueel (dis)functioneren zelf [91]. De kwaliteit van het seksuele leven wordt voornamelijk beïnvloed door de relatiekwaliteit, de mate van sociale steun, de mate van aanpassing van de partner en de aan-of afwezigheid van een stoma [36,92]. De helft van de patiënten geven aan dat de ziekte een negatief effect heeft op de relatiekwaliteit. De relatiekwaliteit zelf heeft ook weer invloed op de seksuele tevredenheid van patiënten [39]. Daarnaast komt het vaak voor dat men in de relatie voor elkaar gaat denken in plaats van erover te praten, om de ander te sparen. Zo kan seks vermeden worden omdat de partner denkt dat de patiënt seksuele interactie moeilijk vindt [36]. Naast de patiënt zelf, dient ook de partner de eventuele veranderingen in het uiterlijk en de lichamelijke seksuele responsen van de patiënt te kunnen accepteren. Het kan bijvoorbeeld zo zijn dat de partner het lastig vindt om de stoma te accepteren [93]. Ten slotte speelt de levensfase van de patiënt een belangrijke rol. De levensfase heeft invloed op het belang en de rol van seksualiteit in het leven van de patiënt, maar ook op de mate van acceptatie van veranderingen in de relatie [36].

Model 2. Naast de biologische voorspellers die al zijn uitgelegd in model 1, worden in dit model de psychologische en sociale voorspellers afgebeeld. CD kan gepaard gaan met een depressieve en/of angstige stemming, een gebrek aan controle en verminderd sociaal functioneren. Dit zijn allemaal voorspellers voor een verminderd seksueel functioneren. Ook kan CD een direct negatief effect hebben op het lichaamsbeeld. Het ondergaan van een operatie, het gebruik van bepaalde medicatie, een gebrek aan controle en een depressieve stemming kunnen ook leiden tot een verminderd lichaamsbeeld bij patiënten met CD. Dit verminderde lichaamsbeeld kan een negatief effect hebben op het seksueel functioneren. Verwacht wordt dat de activiteit van de ziekte invloed heeft op alle voorspellers die tussen de relatie van CD en seksueel functioneren in staan.
© 2018 V.W.G. Burgers & M. Letschert
Het biopsychosociaal model weergegeven in model 2 geeft een overzicht van alle voorspellers op deze WIKI-pagina die invloed hebben op het seksueel functioneren bij CD. In dit model wordt duidelijk gemaakt hoe biologische, psychologische, en sociale voorspellers samenhangen en elkaar beïnvloeden. Wat opvalt in de praktijk is dat er op dit moment geen standaard behandeling is voor seksuele problemen en disfuncties bij CD. Hieronder wordt ingegaan op de gebreken bij de huidige behandeling van seksuele problemen bij CD en worden er suggesties gegeven voor deze behandeling.
3.2 Huidige behandeling van seksuele problemen en disfuncties bij CD: Gebreken en suggesties
3.2.1 PLISSIT model
Naar de psychologische behandeling van seksuele problemen bij CD is op dit moment nog maar weinig onderzoek gedaan. Naast het feit dat er weinig bekend is over welke behandelingen al of niet effectief zouden kunnen zijn bij het verminderen van seksuele problemen bij patiënten met CD, lijken er al eerder in het proces dingen fout te gaan. Zo wordt het onderwerp seksualiteit en seksuele problemen vaak niet door de arts aangekaart. Hierdoor blijven patiënten vaak met deze problemen rondlopen en blijven deze problemen dikwijls onbehandeld. Zo is uit onderzoek gebleken dat patiënten, lijdend aan verschillende chronische ziektes, aangeven dat seksualiteit en seksuele problemen met betrekking tot hun chronische aandoening vaak niet besproken worden door het medische team [94,95].
Het huidige advies dat op internet aan patiënten met CD wordt gegeven, is met name gericht op het belang van het bespreken van hun seksuele problemen met hun arts [96]. Het is echter vaak voor patiënten niet makkelijk om het onderwerp seksualiteit tijdens een reguliere afspraak met de arts aan te kaarten. Uit onderzoek komt naar voren dat patiënten allerlei barrières ervaren die het voor hen lastig maken om het onderwerp seksualiteit te bespreken. Zo worden onder andere gevoelens van schaamte [97], de indruk dat de arts geen tijd heeft [97] en onvoldoende kennis [94] door patiënten als barrières gerapporteerd.
Een mogelijk hulpmiddel bij het bespreekbaar maken en verder behandelen van seksuele problemen bij patiënten met CD zou het PLISSIT model kunnen zijn.
Het PLISSIT model zou onder andere het behandelteam in het ziekenhuis meer houvast kunnen bieden bij het aankaarten van seksuele problemen bij patiënten. Het PLISSIT model bestaat uit vier fasen van interventie, zoals te zien in figuur 8 [98]. De eerste fase wordt de ‘P-permission’ fase genoemd. In deze fase van het model is het van belang dat patiënten toestemming geven om over seksualiteit en seksuele problemen te praten. De tweede fase wordt de ‘LI-limited information’ fase genoemd. In deze fase wordt er basis informatie en educatie gegeven over de seksuele problemen van de patiënt. De derde fase wordt de ‘SS-specific suggestion’ fase genoemd; in deze fase wordt aan de patiënt specifieke suggesties gegeven over hoe de patiënt zijn of haar specifieke seksuele problemen zou kunnen aanpakken. De vierde fase wordt de ‘IT-intensive therapy’ fase genoemd; in deze fase wordt er intensieve therapie gegeven aan patiënten waarbij de eerste drie fasen van het PLISSIT model onvoldoende voor verbetering gezorgd hebben [98].

Figuur 8. Het PLISSIT model.
© 2018 M.J. van Peperstraten
De effectiviteit van het PLISSIT model bij de behandeling van seksuele problemen is onder andere onderzocht bij patiënten met een stoma [99]. Uit deze studie bleek onder andere dat het krijgen van een stoma de seksuele problemen bij patiënten vergrootte, en dat behandeling met behulp van het PLISSIT model ervoor zorgde dat de seksuele problemen van patiënten af namen [99]. Het gebruik van het PLISSIT model lijkt dus effectief te zijn bij het verminderen van seksuele problemen. Daarnaast is de effectiviteit van het PLISSIT model ook onderzocht bij patiënten met kanker. Zo is de effectiviteit van PLISSIT model onderzocht bij vrouwen met borstkanker die een borstamputatie hadden ondergaan [100]. Uit dit onderzoek bleek dat, vergeleken met vrouwen uit de controlegroep, het seksuele functioneren van de vrouwen waarbij het PLISSIT model was toegepast een duidelijke verbetering liet zien [100].
Daarnaast komt ook uit onderzoek naar voren dat het PLISSIT model voor artsen en andere leden van het medische team behulpzaam kan zijn bij het bespreekbaar maken van het onderwerp seksuele problemen. Zo wordt in een artikel over seksuele problemen bij cardiale patiënten benadrukt dat het PLISSIT model een manier kan zijn voor de arts om de de discussie wat betreft de seksualiteit van de patiënt op gang te brengen [101].
Ondanks het feit dat er al wel onderzoek is gedaan naar de effectiviteit van het PLISSIT model bij de behandeling en het bespreekbaar maken van seksuele problemen bij patiënten met andere ziektes, is er bij CD tot op heden geen onderzoek hiernaar gedaan. Dit is een gemiste kans aangezien seksuele problemen geregeld voorkomen bij patiënten met CD. Toekomstig onderzoek zou dan ook meer moeten inspelen op dit gebrek aan huidige kennis over de behandeling en het bespreekbaar maken van seksuele problemen bij CD.
3.2.2 Lotgenotencontact en online platforms
Op dit moment zijn er op internet meerdere websites te vinden met nuttige informatie over het hebben van CD [102]. Zo is er onder andere de website www.crohnjuwelen.nl ontwikkeld waarop het videodagboek van een aantal patiënten met CD te vinden is. Daarnaast is er ook de website www.allofme.nl die speciaal ontwikkeld is voor jongeren die lijden aan een chronische ziekte. Via deze website kunnen patiënten met CD onder andere met elkaar in contact worden gebracht. Ook wordt op deze site het onderwerp seksualiteit belicht. Naast het bestaan van deze website zijn er andere websites waarop het onderwerp seksualiteit wordt belicht, zoals https://www.crohn-colitis.nl/wp-content/uploads/2016/06/Crohniek-Tieners-def.pdf en https://www.seksuologischehulpverlening.info/seks-bij-ziekte. Ondanks dat de ontwikkeling van deze websites al een stap in de goede richting is, schort het nog steeds aan meer uitgebreide informatie over specifieke seksuele problemen bij CD en aan tips wat betreft het optimaliseren van het seksueel functioneren. Zo valt er bijvoorbeeld op de website www.allofme.nl weinig te vinden over specifieke seksuele problemen bij CD aangezien deze website zich richt op chronische ziektes in het algemeen. Daarnaast is deze website enkel gericht op de jongere populatie met een chronische ziekte waardoor de seksualiteit van oudere volwassenen met CD niet aan bod komt.
In de toekomst zou er nog meer aandacht kunnen worden besteed aan het thema seksualiteit op online platforms. Meer websites, waarop specifieke informatie wordt gegeven over seksuele problemen bij CD en over mogelijke oplossingen van deze seksuele problemen, zouden ontwikkeld moeten worden. Ook zouden er meer online platforms ontwikkeld kunnen worden waarop lotgenoten onder andere hun eigen ervaringen wat betreft seksuele problemen en hun oplossingen hiervoor kunnen uitwisselen. Onderzoek toont namelijk aan dat de meeste patiënten veel belang hechten aan dit soort online platforms, mede door de anonimiteit die zij ervaren. Door deze ervaren anonimiteit kunnen ze makkelijker over hun ziekte praten zonder dat ze bang hoeven te zijn om door andere mensen beoordeeld te worden [103].
4. Conclusie
Op deze WIKI-pagina is een overzicht gegeven van de ziekte van Crohn en het seksueel (dis)functioneren. CD is chronische ontstekingsziekte die naast lichamelijk ook op psychosociaal vlak erg belastend kan zijn. Zo ervaart 35-58% van de patiënten een verminderd seksueel functioneren. CD kan via veel voorspellers invloed hebben op het seksueel functioneren, zowel direct als indirect. Zo kunnen medicatie, operatie en een verlaagd lichaamsbeeld leiden tot een verminderd seksueel functioneren. Dit verminderd seksueel functioneren kan zich uiten in problemen met opwinding en seksuele interesse, problemen met het bereiken van een orgasme, lubricatieproblemen bij vrouwen en erectieproblemen bij mannen. De seksuele problemen en disfuncties kunnen anders zijn voor mannen en vrouwen, net zoals de mechanismen die eraan ten grondslag liggen.
Er is tot op heden weinig aandacht besteed aan het onderwerp seksueel functioneren bij patiënten met CD. Dit is zowel in de wetenschap als in de praktijk merkbaar. Ondanks dat er veel seksuele problemen worden ervaren door deze doelgroep worden er in de praktijk weinig handvatten geboden aan de patiënten om deze problemen te verminderen of te verhelpen. Het is van belang dat er meer onderzoek gedaan wordt naar effectieve interventies of modellen die bij andere chronische ziektes al in gebruik zijn, zoals het PLISSIT model. Daarnaast wordt er aanbevolen het gebruik van online platforms en lotgenotencontact in te zetten om meer aandacht te besteden aan het gevoelige onderwerp seksualiteit.
5. Auteurs
V.W.G. Burgers, BSc
N.T. Janssen, BSc
M. Letschert, BSc
M.J. van Peperstraten, BSc
Tilburg University, 2018
6. Referenties
[1] Maag Lever Darm Stichting. (2018). CD in het kort. Beschikbaar via https://www.mlds.nl/chronische-ziekten/crohn-ziekte-van/ziekte-crohn-kort/
[2] Gezondheidsplein. (2018). Ziekte van Crohn. Beschikbaar via https://www.gezondheidsplein.nl/aandoeningen/ziekte-van-crohn/item32874
[3] Zonderman, J., & Vender, R. (2000). Understanding crohn disease and ulcerative colitis. Jackson, Miss.: University Press of Mississippi. Beschikbaar via https://ebookcentral.proquest.com
[4] Maag Lever Darm Stichting. (2018). Cijfers bij de ziekte van Crohn. Beschikbaar via https://www.mlds.nl/chronische-ziekten/crohn-ziekte-van/cijfers-crohn/
[5] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN). (n.d.). Wat is CD? Beschikbaar via https://www.crohn-colitis.nl/ibd/wat-is-ziekte-van-crohn/
[6] Russel, M. G. V. M., & Stockbrügger, R. W. (2001). Epidemiologische ontwikkelingen en inzichten met betrekking tot chronische inflammatoire darmziekten. Nederlands Tijdschrift voor Geneeskunde, 145(30), 1448-1452.
[7] Maag Lever Darmstichting. (Januari 2016). Heb ik CD? Beschikbaar via https://www.mlds.nl/chronische-ziekten/crohn-ziekte-van/heb-ik-de-ziekte-van-crohn/
[8] Wagtmans, M. J., Verspaget, H. W., Lamers, C. B. H. W., van Hogezand, R. A. (2001) Gender-related differences in the clinical course of Crohn’s disease. The American Journal of Gastroenterology, 96(5), 1541-1546. doi:10.1111/j.1572-0241.2001.03755.x
[9] AbbVie. (n.d.). Leef je leven met Crohn. Verloop van de ziekte. Beschikbaar via https://www.crohn.nl/crohn-en-nu/verloop-van-de-ziekte
[10] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN) (2009). De ziekte van Crohn en colitis ulcerosa: uitgebreide informatie [Brochure]. Woerden: CCUVN. Beschikbaar via https://www.crohn-colitis.nl/wp-content/uploads/2016/09/Brochure-11-Uitgebreide-informatie-Crohn-colitis.pdf
[11] Maag Lever Darmstichting. (Januari 2016). Oorzaken van CD. Beschikbaar via https://www.mlds.nl/chronische-ziekten/crohn-ziekte-van/oorzaken-ziekte-crohn/
[12] Hollander, D., Vadheim, C. M., Brettholz, E., Peterson, G. M., Delahunty, T., & Rotter, J. I. (1986). Increased intestinal permeability in patients with Crohn’s disease and their relatives. A possible etiologic factor. Annals of internal medicine, 105(6), 883-885. doi:10.7326/0003-4819-105-6-883
[13] Stichting Expertisecentrum Participatie (STECR) (n.d.). Ziekte van Crohn. Beschikbaar via http://www.stecr.nl/default.asp?page_id=249&name=Ziekte_van_Crohn
[14] Silverstein, M. D., Loftus, E. V., Sandborn, W. J., Tremaine, W. J., Feagan, B. G., Nietert, P. J., et al. (1999). Clinical course and costs of care for Crohn’s disease: markov model analysis of a population-based cohort. Gastroenterology,117. 49-57.
[15] Beers, M. H. (Ed.). (n.d.). Ziekte van Crohn. In MSD Manual Online Medisch Handboek. Beschikbaar via https://www.msdmanuals.nl/mmhenl/spijsvertering/chronische_darmontsteking/ziekte_van_crohn.html
[16] Hees van, P. A. M., Lubbers, E. J. C., & Tongeren, J. H. M. (1985). Een halve eeuw ziekte van Crohn. Nederlands Tijdschrift voor Geneeskunde, 129, 150-155.
[17] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Ziekte van Crohn. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/indicatieteksten/ziekte_van_crohn. Geraadpleegd op 28 Februari 2018.
[18] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN) (2015). Medicijnen bij de ziekte van Crohn en colitis ulcerosa. Editie 2015 [Brochure] Beschikbaar via https://www.crohn-colitis.nl/wp-content/uploads/2016/09/Folder-14-Medicijnen-2015.pdf
[19] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN). (n.d.). Medicijnen? Beschikbaar via https://www.crohn-colitis.nl/behandeling/medicijnen/
[20] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Aminosalicylaten. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/groepsteksten/aminosalicylaten. Geraadpleegd op 5 Maart 2018.
[21] Takeda (n.d.). Wij hebben Crohn. Medicatie bij de ziekte van Crohn. Beschikbaar via https://www.wijhebbencrohn.nl/behandelen/medicatie-bij-de-ziekte-van-crohn/
[22] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Mesalazine. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/m/mesalazine. Geraadpleegd op 5 Maart 2018.
[23] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN) (2015). Bijlage Mesalazinepreparaten. Editie 2015 [Brochure]. Woerden: CCUVN. Beschikbaar via https://www.crohn-colitis.nl/wp-content/uploads/2016/09/Folder-14-Medicijnen-2015.pdf
[24] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN) (2018). Bijlage Corticosteroïden. Editie 2018 [Brochure]. Woerden: CCUVN. Beschikbaar via https://www.crohn-colitis.nl/wp-content/uploads/2018/02/Brochure-14B-def.pdf
[25] Barnes, P. J. (2006). How corticosteroids control inflammation: Quintiles prize lecture 2005. British Journal of Pharmacology, 148(3), 245-254. doi:10.1038/sj.bjp.0706736
[26] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Corticosteroiden, maag-darmkanaal. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/groepsteksten/corticosteroiden__maag_darmkanaal. Geraadpleegd op 1 Maart 2018.
[27] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN) (2018). Bijlage Immunosuppressiva. Editie 2018 [Brochure]. Woerden: CCUVN. Beschikbaar via https://www.crohn-colitis.nl/wp-content/uploads/2018/02/Brochure-14C-def.pdf
[28] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Azathioprine. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/a/azathioprine. Geraadpleegd op 6 Maart 2018.
[29] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN) (2015). Bijlage Biologische geneesmiddelen. Editie 2018 [Brochure]. Woerden: CCUVN
[30] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. TNF-alfa-blokkers. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/groepsteksten/tnf_alfa_blokkers. Geraadpleegd op 5 Maart 2018.
[31] Crohn’s and Colitis UK (2017). Living with a stoma [Information sheet]. Beschikbaar via http://s3-eu-west-1.amazonaws.com/files.crohnsandcolitis.org.uk/Publications/living-with-a-stoma.pdf
[32] Gklavas, A., Dellaportas, D., & Papaconstantinou, I. (2017). Risk factors for postoperative recurrence of Crohn’s disease with emphasis on surgical predictors. Annals of Gastroenterology, 30, 598-612. doi:10.20524/aog.2017.0195
[33] Pérez, C. A. (2009). Prescription of physical exercise in Crohn’s disease. Journal of Crohn’s and Colitis, 3(4), 225-231. doi:10.1016/j.crohns.2009.08.006
[34] Graff, L. A., Walker, J. R., & Bernstein, C. N. (2009). Depression and anxiety in inflammatory bowel disease: A review of comorbidity and management. Inflammatory Bowel Diseases 15(7), 1105-1118. doi:10.1002/ibd.20873
[35] Comer, R. (2016). Fundamentals of abnormal psychology. New York: Worth Publishers.
[36] Ijff, M. (2002). Sexcounseling in de psychosociale hulpverlening. Assen: Koninklijke Van Gorcum.
[37] American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). Arlington, VA: American Psychiatric Publishing.
[38] Timmer, A., Bauer, A., Dignass, A., & Rogler, G. (2007). Sexual function in persons with inflammatory bowel disease: a survey with matched controls. Clinical Gastroenterology and Hepatology, 5, 87-94. doi:10.1016/j.cgh.2006.10.018
[39] Muller, K. R., Prosser, R., Bampton, P., Mountifield, R., Andrews, J. M. (2010). Female gender and surgery impair relationships, body image, and sexuality in inflammatory bowel disease: patient perceptions. Inflammatory Bowel Diseases, 16(4), 657-663. doi:10.1002/ibd.21090
[40] Marin, L., Manosa, M., Garcia-Planella, E., Gordillo, J., Zabana, Y., Cabré, E., & Domènech, E. (2013). Sexual function and patients’ perceptions in inflammatory bowel disease: a case-control survey. Journal of Gastroenterology, 48(6), 713-720. doi:10.1007/s00535-012-0700-2
[41] Timmer, A., Bauer, A., Kemptner, D., Fürst, A., Rogler, G. (2007). Determinants of male sexual function in inflammatory bowel disease: a survey-based cross-sectional analysis in 280 men. Inflammatory Bowel Diseases, 13(10), 1236-1243. doi:10.1002/ibd.20182
[42] Timmer, A., Kemptner, D., Bauer, A., Takses, A., Ott, C., & Fürst, A. (2008). Determinants of female sexual function in inflammatory bowel disease: a survey based cross-sectional analysis. BMC Gastroenterology, 8(45), 1-10. doi:10.1186/1471-230X-8-45
[43] Knowles, S. R., Gass, C., & Macrae, F. (2013). Illness perceptions in IBD influence psychological status, sexual health and satisfaction, body image and relational functioning: A preliminary exploration using structural equation modeling. Journal of Crohn’s and Colitis, 7(9), 344-350. doi:10.1016/j.crohns.2013.01.018
[44] Jedel, S., Hood, M, M., & Keshavarzian, A. (2015). Getting personal: A review of sexual functioning, body image, and their impact on quality of life in IBD patients. Inflammatory Bowel Disease, 21(4), 923-938. doi:10.1097/MIB.0000000000000257
[45] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Erectiele disfunctie. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/indicatieteksten/erectiele_disfunctie. Geraadpleegd op 27 Maart 2018.
[46] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Sildenafil. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/s/sildenafil. Geraadpleegd op 5 Maart 2018.
[47] Lindsey, I., George, B., Kettlewell, M., & Mortensen, N. (2002). Randomized, double-blind, placebo-controlled trial of sildenafil (Viagra) for erectile dysfunction after rectal excision for cancer and inflammatory bowel disease. Diseases of the Colon and the Rectum, 45(6), 727-732. doi:10.1007/s10350-004-6287-9
[48] O’Toole, A., Winter, D., Friedman, S. (2014). Review Article: the psychosocial impact of inflammatory bowel disease in male patients. Alimentary Pharmacology and Therapeutics, 39(10), 1085-1094. doi:10.1111/apt.12720
[49] Van den Berg, S. (2015). Seksualiteit. Crohniek December 2015. Beschikbaar via https://www.crohn-colitis.nl/wp-content/uploads/2016/09/Artikel-seksualiteit-Crohniek-4-2015.pdf
[50] Kollerova, J., Hlavaty, T., Krajcovicova, A., Leskova, Z., Koller, T., & Payer, J. (2016, March). Is testosterone deficiency a real problem of male IBD patients? Poster session presented at the meeting of 18th European Congress of Endocrinology, Munich, Germany.
[51] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Testosteron. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/t/testosteron. Geraadpleegd op 5 Maart 2018.
[52] Mayo Clinic (2018). Vaginal dryness Causes. Beschikbaar via https://www.mayoclinic.org/symptoms/vaginal-dryness/basics/causes/sym-20151520. Geraadpleegd op 26 Maart 2018.
[53] MedlinePlus (2015). Vaginal dryness. Beschikbaar via https://medlineplus.gov/ency/article/000892.htm. Geraadpleegd op 26 Maart 2018.
[54] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Estradiol (vaginaal). Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/e/estradiol__vaginaal_. Geraadpleegd op 26 Maart 2018.
[55] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Estriol (vaginaal). Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/e/estriol__vaginaal_. Geraadpleegd op 26 Maart 2018.
[56] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Oestrogenen. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/groepsteksten/oestrogenen. Geraadpleegd op 26 Maart 2018.
[57] Medworq B.V. (n.d.). Penisprothese. Beschikbaar via https://www.erectiestoornis.nl/behandeling-erectiestoornis/penisprothese/. Geraadpleegd op 31 Maart 2018
[58] Engel, G. (1977). The need for a new medical model: a challenge for biomedicine. Science, 196(4286), pp.129-136.
[59] Nee, J. & Feuerstein, J. D. (2015). Optimizing the care and health of women with inflammatory bowel disease. Gastroenterology Research and Practice, 2015, Article ID 435820, 8 pages. doi:10.1155/2015/435820
[60] de Rooy EC, Toner BB, Greenberg GR, Cohen Z, Baron D, Steinhart HA, McLeod R. (2001).Concerns of outpatients with inflammatory bowel disease: Identification and impact. The American Journal of Gastroenterology, 96(6), 1816-1821. doi:10.1016/S0002-9270(01)02440-6.
[61] Casati, J., Toner, B. B., De Rooy, E. C., Drossman, D. A., & Maunder, G. (2000). Concerns of patients with inflammatory bowel disease: A review of emerging themes. Digestive Diseases and Sciences, 45(1), 26-31.
[62] Aguas, M., Garrigues, V., Bastida, G., Nos, P., Ortiz, V., Fernandez, A., & Ponce, J. (2011). Prevalence of irritable bowel syndrome (IBS) in first-degree relatives of patients with inflammatory bowel disease (IBD). Journal of Crohn’s and Colitis, 5(3), 227-233. doi:10.1016/j.crohns.2011.01.008
[63] Sperber, A. D. & Dekel, R. (2010). Irritable bowel syndrome and co-morbid gastrointestinal and extra-gastrointestinal functional syndromes. Journal of Neurogastroenterology and Motility, 16(2), 113-119. doi:10.5056/jnm.2010.16.2.113
[64] Bernstein, C. N., Wajda, A., Blanchard, J. F. (2005) The clustering of other chronic inflammatory diseases in inflammatory bowel disease: a population-based study. Gastroenterology, 129(3), 827–36. doi:10.1053/j.gastro.2005.06.021
[65] Hill, J., Bird, H., & Thorpe, R. (2003). Effects of rheumatoid arthritis on sexual activity and relationships. Rheumatology, 42(2), 280–286. doi:10.1093/rheumatology/keg079
[66] Kaptein, A. A., , van Klink, R. C. J., de Kok, F., Scharloo, M., Snoei, L., Broadbent, E., Bel, E. H. D., & Rabe, K. F. (2008). Sexuality in patients with asthma and COPD. Respiratory Medicine, 102(2), 198–204. doi:10.1016/j.rmed.2007.09.012
[67] Zeiss, A. M. & Kasl-Godley, J. (2001). Sexuality in Older Adults' Relationships. Generations, 25, 18-25.
[68] Magin, P., Heading, G, Adams, J., & Pond, D. (2010). Sex and the skin: A qualitative study of patients with acne, psoriasis and atopic eczema. Psychology, Health & Medicine, 15(4), 454-462, doi:10.1080/13548506.2010.484463
[69] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Infliximab. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/i/infliximab. Geraadpleegd op 6 Maart 2018.
[70] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Prednison. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/p/prednison. Geraadpleegd op 6 Maart 2018.
[71] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Adalimumab. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/a/adalimumab. Geraadpleegd op 6 Maart 2018.
[72] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Golimumab. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/g/golimumab. Geraadpleegd op 6 Maart 2018.
[73] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Budesonide. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/b/budesonide__bij_darmontsteking_. Geraadpleegd op 6 Maart 2018.
[74] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Prednisolon. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/p/prednisolon__systemisch_. Geraadpleegd op 6 Maart 2018.
[75] Zorginstituut Nederland (n.d.). Farmacotherapeutisch Kompas. Corticosteroiden, maag-darmkanaal. Beschikbaar via https://www.farmacotherapeutischkompas.nl/bladeren/groepsteksten/corticosteroiden__maag_darmkanaal. Geraadpleegd op 1 Maart 2018.
[76] Margonis, G. A., Christoloukas, N., Antoniou, E., Arkadopoulos, N., Theodoropoulos, G., Agrogiannis, G., … Papalois, E. (2015). Effectiveness of sildenafil and U-74389G in a rat model of colitis. Journal of Surgical Research, 193(2), 667-674. doi:10.1016/j.jss.2014.08.064
[77] Salari, P., & Abdollahi, M. (2012). Phosphodiesterase inhibitors in inflammatory bowel disease. Expert Opinion on Investigational Drugs, 21(3), 261-264. doi:10.1517/13543784.2012.658915
[78] Marks, D. J. B., Harbord, M. W. N., Macallister, R., Rahman, F. Z., Young, J., Al-Lazakani, B., … Segal, A. W. (2006). Defective acute inflammation in Crohn’s disease: a clinical investigation. Lancet, 367(9511), 668-678
[79] Nasser, M., Haider, A., Saad, F., Kurtz, W., Doros, G., Fijak, M., Vignozzi, L., & Gooren, L. (2015). Testosterone therapy in men with Crohn's disease improves the clinical course of the disease: data from long-term observational registry study. Hormone Molecular Biology and Clinical Investigation, 22(3), 111-117. doi:10.1515/hmbci-2015-0014
[80] Khalili, H., Higuchi, L. M., Ananthakrishnan, A. N., Richter, J. M., Feskanich, D., Fuchs, C. S., & Chan, A. T. (2013). Oral contraceptives, reproductive factors and risk of inflammatory bowel disease. Gut, 62(8), 1153-1159. doi:10.1136/gutjnl-2012-302362
[81] Khalili, H., Granath, F., Smedby, K. E., Ekbom, A., Neovius, M., Chan, A. T., & Olen, O. (2016). Association between long-term oral contraceptive use and risk of Crohn’s disease complications in a nationwide study. Gastroenterology, 150(7), 1561-1567. doi:10.1053/j.gastro.2016.02.041
[82] Cornish, J. A., Tan, E., Simillis, C., Clark S. K., Teare, J., & Tekkis, P. P. (2008). The risk of oral contraceptives in the etiology of inflammatory bowel disease: a meta-analysis. The American Journal of Gastroenterology, 103(9), 2394-2400. doi:10.1111/j.1572-0241.2008.02064.x
[83] WebMD. Corticosteroids/Hormonal Contraceptives; Estrogens Interactions. Beschikbaar via https://www.webmd.com/drugs/2/drug-6028/esterified-estrogens-oral/details/list-interaction-details/dmid-21/dmtitle-hormonal-contraceptives-estrogens-corticosteroids/intrtype-drug. Geraadpleegd op 29 Maart 2018
[84] Mikocka-Walus, A.A., Turnbull, D.A., Moulding, N.T., Wilson, I. G., Andrews, J. M., & Holtmann, G. J. (2007). Controversies surrounding the comorbidity of depression and anxiety in inflammatory bowel disease patients: a literature review. Inflammatory Bowel Diseases, 13, 225–234. doi:10.1002/ibd.20062
[85] Gitlin, M. (2003). Sexual dysfunction with psychotropic drugs. Expert opinion on pharmacotherapy, 4, 2259-2269. doi:10.1517/14656566.4.12.2259
[86] Serretti, A. & Chiesa, A. (2009) Treatment-emergent sexual dysfunction related to antidepressants: a metaanalysis. Journal of Clinical Psychopharmacology, 29(3),259–266. doi:10.1097/JCP.0b013e3181a5233f
[87] Dunn, K. M., Croft, P. R., & Hackett, G. I. (1999). Association of sexual problems with social, psychological, and physical problems in men and women: a cross sectional population survey. Journal of Epidemiology and Community Health, 53, 144-148. doi:10.1136/jech.53.3.144
[88] Pujols, Y., Meston, C. M., & Seal, B. N. (2010). The association between sexual satisfactiomecn and body image in women. The Journal of Sexual Medicine, 7(2 Pt 2), 905–916. doi:10.1111/j.1743-6109.2009.01604.x
[89] Wiederman M.W. Body image and sexual functioning. In: Thomas F. Cash (ed.). Encyclopedia of Body Image and Human Appearance, Vol 1. San Diego: Academic Press; 2012. pp. 148–152.
[90] Drossman, D.A., Patrick, D., Mitchell, M., Zagami, E., & Appelbaum, M. (1989) Health-related quality of life in inflammatory bowel disease: Functional status and patient worries and concerns. Digestive Diseases and Sciences, 34(9), 1379–1386.
[91] Traa, M. J., Roukema, J. A., De Vries, J., Rutten, H. J. T., Langenhoff, B., Jansen, W., & Den Oudsten, B. L. (2015). Biopsychosocial predictors of sexual function and quality of sexual life: a study among patients with colorectal cancer. Translational andrology and urology, 4, 206-217.
[92] Traa, M. J., Braeken, J., De Vries, J., Roukema, J. A., Slooter, G. D., Crolla, R., ... & Den Oudsten, B. L. (2015). Sexual, marital, and general life functioning in couples coping with colorectal cancer: a dyadic study across time. Psycho‐Oncology, 24, 1181-1188. doi:10.1002/pon.3801
[93] Smith, J. A., Spiers, J., Simpson, P., & Nicholls, A. R. (2017). The psychological challenges of living with an ileostomy: An interpretative phenomenological analysis. Health Psychology, 36, 143-151. doi:10.1037/hea0000427
[94] Traa, M. J., De Vries, J., Roukema, J. A., Rutten, H. J., & Den Oudsten, B. L. (2014). The sexual health care needs after colorectal cancer: the view of patients, partners, and health care professionals. Supportive Care In Cancer, 22(3), 763-772. doi:10.1007/s00520-013-2032-z
[95] Park, E. R., Norris, R. L., & Bober, S. L. (2009). Sexual health communication during cancer care: barriers and recommendations. The Cancer Journal, 15(1), 74-77.
[96] Crohn en Colitis Ulcerosa Vereniging Nederland (CCUVN). (n.d.). Seksualiteit en zwangerschap. Beschikbaar via https://www.crohn-colitis.nl/dagelijks-leven/seksualiteit-en-zwangerschap/
[97] Brandenburg, U., & Bitzer, J. (2009). The challenge of talking about sex: the importance of patient–physician interaction. Maturitas, 63(2), 124-127. doi:10.1016/j.maturitas.2009.03.019
[98] Dixon, K. D., & Dixon, P. N. (2006). The PLISSIT Model: care and management of patients' psychosexual needs following radical surgery. Professional Case Management, 11(2), 101-106.
[99] Ayaz, S., & Kubilay, G. (2009). Effectiveness of the PLISSIT model for solving the sexual problems of patients with stoma. Journal of Clinical Nursing, 18(1), 89-98. doi:10.1111/j.1365-2702.2008.02282.x
[100] Faghani, S., & Ghaffari, F. (2016). Effects of sexual rehabilitation using the PLISSIT model on quality of sexual life and sexual functioning in post-mastectomy breast cancer survivors. Asian Pacific journal of cancer prevention: APJCP, 17(11), 4845-4851. doi:10.22034/APJCP.2016.17.11.4845
[101] Jaarsma, T., Steinke, E. E., & Gianotten, W. L. (2010). Sexual problems in cardiac patients: how to assess, when to refer. Journal of Cardiovascular Nursing, 25(2), 159-164. doi:10.1097/JCN.0b013e3181c60e7c
[102] Redactie DigitaleZorgGids. (2016). DigitaleZorgGids: Crohn en Colitis Ulcerosa. Beschikbaar via https://www.digitalezorggids.nl/blog/digitalezorggids-crohn-en-colitis-ulcerosa
[103] Wright, K. B., Bell, S. B., Wright, K. B., & Bell, S. B. (2003). Health-related support groups on the Internet: Linking empirical findings to social support and computer-mediated communication theory. Journal of Health Psychology, 8(1), 39-54.
Comments (0)
You don't have permission to comment on this page.