Klik hier om terug te gaan naar de startpagina Psychofarmacologie Medische Psychologie.

(Copyright 2014 J.R. de Wilde)
Deze WIKI-pagina geeft informatie over het 'human immunodeficiency virus' (hiv) [1], depressie en de combinatie van beide aandoeningen. Depressie komt veelvuldig voor bij hiv-patiënten en deze combinatie heeft niet alleen psychische, maar ook fysiologische gevolgen. Het is daarom van groot belang meer aandacht te besteden aan de combinatie van deze twee ziekten. We zullen eerst beide aandoeningen apart bespreken en vervolgens de combinatie van hiv en depressie uitvoeriger belichten op zowel psychologisch als fysiologisch gebied. Tussen de teksten door zullen bepaalde concepten geïllustreerd worden door middel van beeldmateriaal. Daarnaast wordt u voor extra uitleg over begrippen doorverwezen naar diverse internetsites met meer informatie over het desbetreffende onderwerp. Deze WIKI-pagina is bedoeld ter naslagwerk voor professionals die later in hun beroep te maken krijgen met patiënten met psychische en comorbide lichamelijke problematiek. Patiënten verwijzen wij door naar hiv vereniging Nederland.
Inhoudsopgave
1 Hiv
1.1 Algemene omschrijving
1.2 Medicatie bij hiv
2 Depressie bij hiv-patiënten
2.1 Algemene omschrijving
2.2 Medicatie bij depressie
3 Interactie hiv en depressie
3.1 Diagnostiek
3.2 Behandeling
3.3 Antiretrovirale medicatie en antidepressiva
3.4 Onderliggende mechanismen
4 Conclusie
1 Hiv
1.1 Algemene omschrijving
Hiv staat voor human immunodeficiency virus [1]. Het virus staat wereldwijd vooral bekend als het ‘aidsvirus’, aangezien hiv de ernstige en dodelijke ziekte aids (Acquired Immune Deficiency Syndrome) veroorzaakt. Hiv infecteert cellen in het immuunsysteem, zoals T-helpercellen en macrofagen [2]. Er bestaan twee subtypes van hiv, namelijk hiv-I en hiv-II. Hiv-I kent een ernstige progressie en komt wereldwijd voor [3]. Hiv-II kent daarentegen een minder snelle progressie en komt vooral in Afrika voor. Gezien de wereldwijde relevantie van hiv-I en het feit dat hiv-II in Nederland nauwelijks voorkomt wordt op deze WIKI-pagina louter ingegaan op hiv-I. Het hiv-virus wordt overgedragen door bloed, sperma, voorvocht, vaginaal vocht en moedermelk [4]. In de volgende situaties kun je hiv oplopen [4][5]:
- bij onveilig seksueel contact
- als baby zijnde van een hiv-positieve moeder
- bij inspuiten van drugs of medicatie met gebruikte naalden of spuiten
- bij bloedtransfusie
Pathogenese
Gedurende de eerste fasen van de hiv-infectie dringt hiv de cellen van het menselijk lichaam binnen zonder hierbij in eerste instantie schade aan te brengen [2]. Het virus bindt zich vervolgens aan de zogenaamde CD4-T-helpercellen. CD4-T-helpercellen zijn cellen die betrokken zijn bij het immuunsysteem [5]. Het hiv-virus bevat twee moleculen, namelijk glycoprotein (gp120) en transmembrane protein (gp41). Gp120 bindt zich aan het celmembraan van de CD4-receptor en gp41 zorgt ervoor dat de virus kan fuseren met de cel. Deze interactie veroorzaakt een structurele verandering van het gp120 eiwit [2]. Na enige minuten verandert de CD4-T-helpercel in een hiv-replicerende cel, doordat RNA van het virus en diverse enzymen de cel in getransporteerd zijn [5]. Hierdoor verliest de CD4-T-helpercel zijn oorspronkelijke functie en dient deze als gastheer voor het hiv-virus. Het gevolg hiervan is dat de CD4-T-helpercel geen signaalstoffen meer kunnen maken, waardoor onder andere cytotoxische T- cellen en B-cellen minder geactiveerd kunnen worden welke na activatie door een T helpercel in staat zijn om virussen en bacterien op te ruimen. Op deze manier raakt de verdedigingslinie van het immuunsysteem aangetast [6], en wordt iemand met hiv vatbaarder voor ziekte.
Klachten
Tijdens een acute hiv-infectie ondervinden mensen, naast griepachtige verschijnselen, geen klachten [7]. Na verloop van tijd kunnen klachten als vermoeidheid, nachtzweten, koorts, diarree, kortademigheid en onverklaard gewichtsverlies optreden. De tijdsduur tussen de infectie en het ontstaan van klachten verschilt sterk per persoon, net als de aard van de klachten. Wanneer opportunistische infecties (infecties die optreden bij mensen met een verminderde afweer) en tumoren optreden spreekt men van aids. Dit gebeurt vaak jaren nadat de infectie opgelopen is [8].
Bekijk voor een uitgebreid overzicht van de symptomen van hiv, de risico's voor het krijgen van hiv en de behandeling, het met toestemming geplaatste filmpje van Medical Media [9].
Epidemiologie
Geschat wordt dat de prevalentie (het aantal mensen met een hiv-infectie) van hiv in Nederland rond de 25.000 ligt [10]. Wereldwijd ligt de prevalentie waarschijnlijk rond de 34 miljoen. Een overzicht van de wereldwijde hiv prevalentie in 2012 is te vinden in Figuur 1. In Nederland was in 2009 de incidentie (het aantal nieuw gediagnosticeerde hiv-infecties) van een hiv-infectie 692 mannen en 120 vrouwen [11].

Figuur 1: Aantal mensen met hiv wereldwijd in 2012 [10]. Dit plaatje is met toestemming geplaatst van de World Health Organization.
Prognose
De prognose (voorspelling omtrent het verdere verloop van een ziekte) van hiv-patiënten wordt verslechterd door de volgende factoren [12]:
In westerse landen wordt een hiv-infectie tegenwoordig beschouwd als een chronische ziekte. De sterfte onder hiv-geïnfecteerden is sterk gedaald [8]. Deze daling hangt samen met de ontwikkeling en een vroege start van combinatietherapie. Deze therapie probeert het ontstaan van aids te voorkomen of zolang mogelijk uit te stellen.
1.2 Medicatie bij hiv
Hiv is een virale ziekte waar op dit moment nog geen curatieve (genezende) behandeling voor bestaat [13]. Momenteel wordt hiv behandeld met antiretrovirale geneesmiddelen. Het belangrijkste doel van deze behandeling is het onderdrukken van de vermenigvuldiging van hiv. Nauw verwant zijn secundaire behandeldoelen, zoals het verlengen van de levensduur, het herstellen/behouden van een gezond immuunsysteem, het voorkomen van opportunistische infecties en het verbeteren van de kwaliteit van leven.
Antiretrovirale geneesmiddelen remmen de replicatie van het virus. Dit doen zij door in te grijpen op één van de verschillende fasen van de replicatiecyclus van hiv in de gastheercel T-cel, zoals te zien is in Figuur 2 [14]. De therapie van hiv wordt gestart bij een CD-4 waarde van 350 of lager [15]. Vanaf dat moment zal de medicamenteuze therapie levenslang moeten worden voortgezet [16].

Figuur 2: Fasen van de replicatiecyclus hiv [14]. (Copyright 2014 L. Teela)
Aan de hand van de replicatiecyclus zijn de antiretrovirale geneesmiddelen onder te verdelen in verschillende categorieën [17].
Entreeremmers
Entreeremmers remmen het binnendringen van hiv in de gastheer T-cel, door koppeling van hiv aan de CD-4 receptor of de co-receptor CCR5 te voorkomen (fase 1, Figuur 2). Entreeremmers zijn onder te verdelen in twee soorten [17]:
-
Fusieremmers
Tot de categorie fusieremmers behoort het medicament enfuvirtide [16]. Enfuvirtide bindt zich aan de CD-4 receptor bindingsplek van hiv, waardoor binding van hiv aan de CD-4 receptor niet meer tot stand kan komen [18]. Een bijwerking van enfurvirtide is pijn op de plaats van injectie [16].
-
Chemokinereceptor-5-antagonist (CRR5-antagonist)
Tot de categorie CRR5-antagonisten behoort het medicament maraviroc [16]. Maraviroc bindt zich aan de co-receptor CCR5, waardoor binding van hiv met de co-receptor voorkomen wordt [19]. Het middel is enkel geschikt voor virussen die gebruik maken van een CRR5 receptor. Bijwerkingen van maraviroc zijn diarree, vermoeidheid, misselijkheid, hoofdpijn en koorts [16].
Reverse transcriptaseremmers
Reverse transcriptaseremmers remmen replicatie van hiv door in te grijpen op de transcriptie van DNA in hiv-DNA (fase 3, Figuur 2). Er zijn twee categorieën reverse transcriptaseremmers te onderscheiden [20]:
Tot deze categorie behoren de medicamenten abacavir, didanosine, emtricitabine, lamivudine, stavudine, tenofovir en zidovudine [20]. Deze middelen hebben dezelfde structuur als DNA en RNA, waardoor ze tijdens het transcriptieproces ingebouwd kunnen worden in de kopie van het DNA. Verdere transcriptie wordt hierdoor voorkomen. Bijwerkingen verschillen per NRTI. De meest voorkomende bijwerkingen zijn beenmergsuppressie, neuropathie (aandoening van het zenuwstelsel), pancreatitis (ontsteking van de alvleesklier) en depressie [16,21].
- Non-nucleoside reverse-transcriptaseremmers (NNRTI)
Tot deze categorie behoren de medicamenten efavirenz, etravirine en nevirapine [20]. Deze middelen binden zich aan het actieve deel van het transcriptase-enzym, waardoor replicatie voorkomen wordt. Bijwerkingen zijn huiduitslag, hepatitis en depressie [16,21].
Integraseremmers
Integraseremmers verhinderen de integratie van hiv-DNA in het cellulaire DNA (fase 4, Figuur 2). Raltegravir is het bekendste medicament in deze klasse. Bijwerkingen zijn diarree, misselijkheid, hoofdpijn, vermoeidheid en depressie[16].
Proteaseremmers
Proteaseremmers remmen de vorming van nieuw hiv door zich te binden aan het enzym protease, dat de nieuw gevormde virale eiwitten knipt in functionele eiwitten die de cel kunnen verlaten (fase 5, Figuur 2). Tot deze categorie behoren de medicamenten amprenavir, atazanavir, indinavir, lopinavir, ritonavir en saquinavir [20]. Bijwerkingen zijn braken, misselijkheid en diarree [16].
Combinatietherapie
Bij de behandeling van hiv wordt doorgaans gebruik gemaakt van meerdere medicamenten uit verschillende categorieën, de zogenoemde HAART-therapie (Highly Active Anti-Retroviral Therapy) [22]. De reden van het combineren van medicatie is dat hiv een snel muterend virus is. Door gebruik te maken van één medicament zouden mutaties de mogelijkheid krijgen om zich verder te ontwikkelen en resistent te worden voor het medicament. Bij gebruikmaking van tenminste drie soorten antiretrovirale medicamenten is de kans op resistentie erg klein. De keuze voor een bepaald behandelschema is afhankelijk van comorbiditeit (het tegelijkertijd hebben van één of meerdere aandoeningen/stoornissen, naast hiv), bijwerkingen, interacties en resistentiemutaties. Een veel gebruikte combinatie is de gebruikmaking van twee NRTI's en één medicament uit de groep proteaseremmers of NNRTI's [23]. Cruciaal voor het laten slagen van de behandeling is een goede therapietrouw [21]. Bij lage serumconcentraties geneesmiddelen krijgt het virus namelijk wel de kans om zich te muteren [16].
2 Depressie bij hiv-patiënten
2.1 Algemene omschrijving
De diagnose en het verloop van een hiv-infectie brengt veel psychologische gevolgen met zich mee, zoals depressie, angst en stress [24,25]. Depressie wordt gezien als een serieuze psychische aandoening die frequent voorkomt onder patiënten met hiv [26]. Voor een algemene beschrijving en DSM-criteria van depressie verwijzen wij u door. Depressie is vaak het gevolg van een of meerdere bedroevende gebeurtenissen in het leven van een patiënt met hiv [26]. Voorbeelden hiervan zijn het krijgen van de diagnose hiv, leren omgaan met de dood van een geliefde of vriend met hiv, verslechtering van de ziekte en het falen van de behandeling. Ook alcohol en drugsmisbruik kunnen leiden tot een verhoging van depressieve symptomen.
Hoewel de meeste hiv-patiënten een grote psychologische veerkracht lijken te hebben, is de frequentie van een depressie bijna twee keer zo hoog onder hiv-patiënten dan in de algemene populatie [27]. 20-30% van de patiënten met een hiv-infectie ontwikkelt een depressie gedurende zijn of haar ziekteverloop [26], vergeleken met 13-26% van alle terminaal zieke patiënten [28]. De prevalentie van depressie lijkt niet samen te hangen met geslacht of het stadium van de ziekte. Het hebben van gedachtes dat een hiv-infectie een straf is (hiv wordt door sommige patiënten gezien als 'straf' van 'ongepast gedrag') wordt geassocieerd met relatief hoge niveaus van depressie en relatief lage niveaus van zelfwaardering [29].
Wanneer depressie niet wordt behandeld, kan dit leiden tot een kortere levensverwachting en een mindere goede therapietrouw [30]. Een niet-behandelde depressie is daarnaast ook geassocieerd met een verhoogd risico op hartziekte, verslaving en suïcide.
Naast depressie komt ook angst veel voor bij hiv-patiënten. Het gaat buiten het bestek van deze pagina om hier dieper op in te gaan. Als u meer wilt weten over hiv en angst, verwijzen we u door naar de WIKI-pagina van hiv en angst.
2.2 Medicatiegebruik bij depressie
Depressie gaat gepaard met afwijkingen in de serotonerge en/of noradrenerge systemen. Deze systemen kunnen beïnvloed worden door antidepressiva [31]. Het Farmacotherapeutisch Kompas [32] verdeelt antidepressiva in tricyclische antidepressiva en niet-tricyclische antidepressiva. In Figuur 3 is een overzicht gegeven van de soorten antidepressiva en hun werking. De onderstaande beschrijvingen van de antidepressiva zijn gebaseerd op Ettinger (2012) [31], tenzij anders weergegeven.
 Figuur 3: De verschillende soorten antidepressiva en hun werking [31,33]. (Copyright 2014 L. Schakel & L. Teela)
Figuur 3: De verschillende soorten antidepressiva en hun werking [31,33]. (Copyright 2014 L. Schakel & L. Teela)
Tricyclische antidepressiva (TCA’s)
Alle TCA’s binden aan de heropname transporteiwitten van norepinefrine en serotonine. Hierdoor kunnen norepinefrine en serotonine hun werking op de postsynaptische receptoren langer uitvoeren. Bijwerkingen ontstaan doordat ook andere receptoren door de TCA’s worden geblokkeerd. Zo kan histamine receptorblokkade leiden tot vermoeidheid en slaperigheid en kan acetylcholine receptorblokkade leiden tot een droge mond, duizeligheid, hypotensie, obstipatie, verstoorde visie en concentratie- en geheugenproblemen. Daarnaast kan α1-adrenerge receptorblokkade leiden tot orthostatische hypotensie (een lage bloeddruk wanneer een persoon rechtop staat) en duizeligheid. Blokkade van voltage gevoelige natriumkanalen kan in overdosis de oorzaak van epileptische insulten, aritmie (hartritmestoornis), ernstige hypotensie (lage bloeddruk) en zelfs de dood zijn [33].
Niet-tricyclische antidepressiva
Hieronder vallen monoamine oxidaseremmers (MAOI’s) en serotonine heropnameremmers (SRI’s). SRI’s zijn verder onder te verdelen in selectieve serotonine heropnameremmers (SSRI’s) en serotonine norepinefrine heropnameremmers (SNRI’s).
MAOI's
Monoamine oxidase (MAO) verwijdert aminogroepen van neurotransmitters op het dendriet uiteinde (uiteinde van een uitloper van een zenuwcel) . MAOI's gaan deze reactie tegen, wat zorgt voor meer beschikbaarheid van neurotransmitters voor opslag en vrijlating. MAO kent twee subtypen: MAO-A metaboliseert de monoamines dopamine, fenylalanine en tyramine, en MAO-B metaboliseert de monoamines tyramine, fenylalanine en dopamine [33]. MAOI's kunnen op beide subtypen specifiek inwerken, maar remming van MAO-A is nodig voor een antidepressief effect [33]. MAOI's hebben bijwerkingen zoals sedatie (een verlaagde staat van bewustzijn), vermoeidheid, duizeligheid, bewegingsstoornissen, verstoord zicht, verminderd libido, droge mond en gewichtstoename. Een complicatie kan optreden als MAOI's worden ingenomen met voedingsmiddelen die tyramine bevatten: MAOI's deactiveren namelijk MAO in de lever, wat zorgt voor een teveel aan tyramine. Dit leidt tot een verhoogde norepinefrine opslag en vrijlating. Een overschot van norepinefrine kan leiden tot hevige hoofdpijn, zweten, misselijkheid en een hypertensieve crisis (erg hoge bloeddruk) die een beroerte als gevolg kan hebben.
SRI’s
SSRI's zorgen voor langere aanwezigheid van serotonine op de pre- en postsynaptische receptorplaatsen. De 5HT1a serotonine autoreceptor blijkt overactief bij depressie. SSRI's kunnen deze downreguleren, wat leidt tot verhoogde serotonine activiteit. 5HT2-receptorblokkade verhoogt de effectiviteit van de SSRI behandeling en vermindert bijwerkingen. De meeste bijwerkingen worden gemedieerd door de 5HT2-receptoren en zijn seksuele disfuncties bij mannen, verminderd libido, gastro-intestinale (maag-darm) problemen, verminderde eetlust, slapeloosheid en rusteloosheid. Een levensbedreigende conditie die kan ontstaan is het serotonine syndroom. Symptomen zijn desoriëntatie, verwardheid, visuele stoornissen, rusteloosheid, manie, hoge bloeddruk, koorts, koud zweten, diarree en in ernstige gevallen kan het zelfs leiden tot coma en overlijden.
SNRI’s verschillen in hun effecten. Verschillende SNRI’s verhogen de dopamine activiteit wat (bij stimulatie in de frontale cortex) weer kan zorgen voor het verhogen van noradrenerge activiteit naar deze neuronen. Bijwerkingen zijn seksuele disfuncties bij mannen, verminderd libido, misselijkheid, intestinale verstoringen, hypertensie en sedatie.
Effectiviteit van antidepressiva
De bijwerkingen van antidepressiva zijn vaak al na een paar uur aanwezig, terwijl de werking meestal pas na vier weken merkbaar is [32]. Uit de STAR-D (een real-life studie) blijkt dat slechts één derde van de patiënten remissie (verdwijnen van alle depressieve symptomen) bereikt na de eerste antidepressiva. Na één jaar gebruik van vier soorten antidepressiva bereikt slechts twee derde van de patiënten remissie [34]. Daarnaast blijkt uit een klinische review dat antidepressiva een zwak remissiepercentage hebben. TCA’s blijken net zo effectief als SSRI’s, maar worden minder getolereerd door het lichaam [35].
Indicatie van antidepressiva
De indicatiestelling is afhankelijk van verschillende factoren, zoals de ernst van de depressie, de leeftijd van de patiënt, eventuele comorbiditeit en de soort bijwerkingen [32]. In het volgende deel zal worden beschreven hoe de indicatiestelling wordt beïnvloed door hiv.
3 Interactie hiv en depressie
De richting van de relatie tussen hiv en depressie is tot op heden onduidelijk. Is depressie nu een risicofactor of het gevolg van een hiv-infectie? Sommige hiv-patiënten hebben al een of meerdere depressieve episodes doorgemaakt voor hun hiv-infectie, terwijl anderen depressief worden nadat zij geïnfecteerd raken met het hiv-virus [21]. Volgens Reisner et al. [36] en Koblin et al. [37] hebben mensen met depressieve klachten een verhoogde kans om geïnfecteerd te raken met hiv, omdat zij vaker onveilige seksuele contacten aangaan. Depressie kan echter ook een reactie op een hiv-infectie zijn, aangezien hiv een ingrijpende, gestigmatiseerde en levenslange ziekte is [21]. De volgende hiv-gerelateerde factoren vergroten de kans op een depressieve stoornis [38]:
- alcohol- en drugsgebruik
- werkeloosheid
- alleenstaand zijn
- familiaire aanleg voor depressie
- suïcidepogingen
- weinig of geen sociale steun
- passieve copingstijl
- verborgen houden van de hiv-infectie
- verlies van veel familie en bekenden
- slechte medische conditie
Ook schuldgevoelens kunnen leiden tot een verhoogde kans op symptomen van depressie [21]. In §3.4 wordt dieper ingegaan op deze mechanismen. Op dit moment bestaan er nog geen aanwijzingen dat het hiv-virus zelf een depressie zou kunnen veroorzaken [38].
3.1 Diagnostiek
Hiv en depressie delen voor een groot gedeelte dezelfde symptomen, wat het diagnosticeren van een depressie bij hiv-patiënten lastig maakt [24,39] (Figuur 4). Zowel hiv als de antiretrovirale medicatie kunnen leiden tot symptomen als vermoeidheid, slechte eetlust, anhedonie (verlies van interesse en plezier) en/of een gestoorde slaap (insomnia). De symptomen komen ook voor bij een depressieve stoornis [21]. Zeven van de 21 items van de Beck Depression Inventory [40] reflecteren symptomen van depressie die ook karakteristiek zijn voor een hiv-infectie [24]. In het aidsstadium kunnen symptomen als apathie (gebrek aan emotie, motivatie of enthousiasme) en vermoeidheid op de voorgrond staan, die ook aanwezig zijn bij een depressie [21]. Ook de symptomen van aidsdementie, zoals apathie, sociale isolatie, trage motoriek en concentratiestoornissen, kunnen soms moeilijk onderscheiden worden van symptomen van depressie. De diagnose depressie bij hiv-patiënten kan dus makkelijk gemist worden, wat kan leiden tot een onderbehandeling van depressie [41]. Het is daarom belangrijk een zorgvuldige anamnese af te nemen, waarbij men vooral moet letten op het ontstaan en verloop van de klachten in de tijd [21].
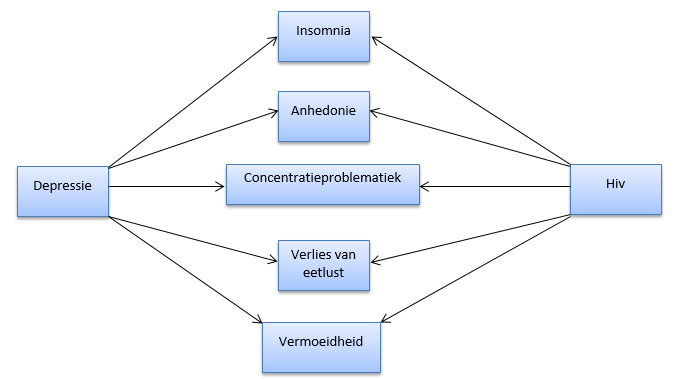
Figuur 4: Overkoepelende symptomen van hiv en depressie [24,39]. (Copyright 2014 L. Schakel)
3.2 Behandeling
Er zijn reeds verschillende onderzoeken gedaan naar de behandeling van depressie bij hiv-patiënten. Hieruit blijkt dat zowel antidepressiva als psychotherapie effectief zijn voor de behandeling van hiv-patiënten met een depressie [21,42]. Tevens blijkt dat een combinatie van beide behandelmethoden doeltreffend is. Aangetoond is dat depressieve symptomen leiden tot een verminderde therapietrouw en progressie van de hiv-infectie [21], waarbij de virale suppressie bij depressieve patiënten minder is dan bij de niet-depressieve patiënten [43]. Een goed behandelde depressie, bijvoorbeeld met een antidepressivum uit de groep van SSRIs, heeft een sterk positieve invloed op de therapietrouw en daarmee het therapiesucces [44]. Er is echter geen toename in CD4-respons te zien.
Aandachtspunten
Het is essentieel om, ongeacht de gekozen methode, de behandeling af te stemmen op het individu in kwestie, aangezien ‘de hiv-positieve depressieve patiënt’ niet bestaat. Er bestaan bijvoorbeeld grote verschillen in ziektebeloop, comorbiditeit, bijwerkingen van hiv medicatie, gedragingen en het hiv stadium [21]. Bovendien is het van belang dat regelmatig overleg plaatsvindt tussen hiv-behandelaar en psychiater, wegens de noodzaak van afstemming op het wederzijdse behandelaanbod [45]. Tevens dient voordat met de behandeling gestart wordt, uitvoerig onderzoek verricht te zijn naar eventuele differentiaal diagnostiek, middels een uitgebreide anamnese [21,45]. Ten slotte is het bovenal van belang goed te luisteren naar de wensen van de patiënt. Soms willen patiënten per se geen medicatie gebruiken of hebben zij juist niet de behoefte om te praten [21].
Soorten behandeling
Er zijn verschillende soorten behandelingen mogelijk voor een depressie bij hiv-patiënten. Over het algemeen kan hierbij onderscheid gemaakt worden tussen medicatie en psychotherapie [21]. Tevens zijn alternatieve therapieën mogelijk, zoals acupunctuur en massagetherapie [46]. Aangezien antidepressiva al eerder zijn beschreven op deze pagina en later in de interactie met antiretrovirale medicatie gedetailleerd besproken zullen worden, zal hieronder verder in gegaan worden op de overige interventiemethoden.
Psychotherapie
Er bestaan diverse vormen van psychotherapie die effectief zijn, zoals interpersoonlijke psychotherapie, gedragsinterventies en cognitieve gedragstherapie [21,45,46]. Vanwege het taboe dat heerst rondom hiv, blijft het voor veel patiënten een beladen onderwerp. Dit is de reden dat veel patiënten proberen hun ziekte geheim te houden voor hun omgeving. Groepstherapie kan helpen hiv-patiënten uit hun isolement te halen door het uitwisselen van ervaringen en het delen van soortgelijke gevoelens en problemen [21,45]. Uit onderzoek blijkt dat psychotherapie in combinatie met medicatie de optimale behandeling is van depressie bij hiv patiënten [47]. De volgende vormen van psychotherapie kunnen onderscheiden worden:
- Interpersoonlijke therapie. Gedurende de therapie worden hiv-patiënten gevraagd om te praten over hun huidige problemen en om hun symptomen te associëren met hun depressieve gevoelens. De therapeut categoriseert vervolgens deze problemen in één van de vier volgende probleemgebieden: verdriet, rol conflicten, rol transitie en interpersoonlijke problemen [46].
- Gedragsinterventies zijn gericht op het aanleren van adequate copingvaardigheden [46]. Aangezien bij hiv-patiënten soms sprake is van gedragsfactoren die een nadelige invloed hebben op de progressie van de ziekte (zie het kopje ‘mechanismen’) kan het voordelig zijn hier tijdens de interventie extra aandacht op te richten.
- Cognitieve gedragstherapie (CGT). Dit is een gestructureerde en doelgerichte interventie waarbij gefocust wordt op de gedachten van de patiënt [46]. CGT blijkt een effectieve behandeling, zowel in individuele sessies als gedurende groepsbehandelingen [21,35,46].
Alternatieve behandelingen
Naast psychotherapie bestaan er ook alternatieve behandelingen die toegepast kunnen worden bij patiënten met hiv en depressie.
-
Perifere neuropathie is een veel voorkomend symptoom bij patiënten met hiv [48]. Uit onderzoek blijkt dat acupuntuur positieve effecten heeft op de pijn als gevolg van perifere neuropathie. Bovendien blijkt acupunctuur slaapproblemen bij hiv-patiënten te verminderen [46].
-
Massagetherapie wordt al honderden jaren toegepast voor ontspanning en pijnvermindering [46]. Uit onderzoek van Diego et al. [49] blijkt massagetherapie tevens toepasbaar te zijn voor het behandelen van depressie bij patiënten met hiv.
3.3 Antiretrovirale medicatie en antidepressiva
Het combineren van een medicamenteuze behandeling voor depressie en hiv wordt bemoeilijkt door het voorkomen van geneesmiddeleninteracties. Het bestaan van deze interacties is echter geen reden om de depressie niet te behandelen, aangezien een onbehandelde depressie de therapietrouw sterk doet verminderen [21]. Om tot een optimaal behandelresultaat te komen is het daarom van belang enige kennis te hebben van de werkzaamheid en de afbraak van zowel de antiretrovirale medicatie als antidepressiva.
Het CYP450-enzymsysteem
Vrijwel alle interacties tussen de medicatie van depressie en hiv ontstaan door betrokkenheid van het cytochroom P450 (CYP450) enzymsysteem [50]. CYP450 is een verzamelnaam voor een groot aantal enzymen dat betrokken is bij de afbraak van diverse lichaamseigen en lichaamsvreemde stoffen als antidepressiva en antiretrovirale medicatie [51]. De CYP450 enzymen die betrokken zijn bij de afbraak van psychofarmaca bevinden zich grotendeels in de lever. Hier worden de psychofarmaca die vanuit de darmwand zijn opgenomen, omgezet in een substraat welke uitgescheiden kan worden door de nieren [33].
De enzymen die behoren tot CYP450 zijn onder te verdelen in subklassen van iso-enzymen [51]. De belangrijkste enzymen die betrokken zijn bij de interactie tussen de medicatie van depressie en hiv zijn: CYP3A, CYP2D6, CYP2D9 en CYP2D19 (zie Tabel 1) [13,33,50,52-66]. Een moeilijkheid bij het bepalen van de interactie van medicatie op het CYP450-systeem is dat er grote individuele variatie bestaat tussen de activiteit van de verschillende CYP450-enzymen [67].
Naast de invloed van medicatie, wordt de activiteit ook beïnvloed door voeding en genetische factoren [67]. Genetische factoren bepalen of er bij iemand sprake is van een mutatie in de verschillende iso-enzymen. Een dergelijke mutatie (polymorfisme) kan grote invloeden hebben op de snelheid waarmee het medicament afgebroken wordt. Er wordt onderscheid gemaakt tussen normale, snelle en langzame metaboliseerders. Bekend is dat langzame metaboliseerders vaker en meer hevige bijwerkingen hebben, omdat het medicament langer in het bloed aanwezig blijft. Daarentegen hebben snelle metaboliseerders een hogere dosis nodig van het medicament om dezelfde werking te verkrijgen.
Interactie
Vrijwel alle antidepressiva worden gemetaboliseerd door het CYP450-enzymsysteem [24]. Hiv-medicatie, met name proteaseremmers en NNRTI's, hebben invloed op de snelheid waarmee het medicament wordt afgebroken door een enzym [21]. Zo hebben NNRTI’s een inducerend effect op het CYP450-systeem, wat leidt tot het versnellen van het metabolisme van de antidepressiva. Hierdoor daalt de bloedspiegel van antidepressiva, waardoor de werkzaamheid van het medicament afneemt. Bij gelijktijdig voorschrijven van antidepressiva en NNRTI’s moet men er om deze reden rekening mee houden dat een hogere dosering antidepressiva voorgeschreven dient te worden dan gebruikelijk is [21,52]. Proteaseremmers kunnen daarentegen een verschillend effect hebben op het CYP450-enzymsysteem [21]. Bepaalde proteaseremmers, zoals darunavir en nelfinavir, hebben een inducerend effect op het CYP450-systeem wat leidt tot een daling van de bloedspiegel van antidepressiva. Andere proteaseremmers, zoals ritonavir en atazanavir, hebben daarentegen een remmend effect op de enzymen. Dit remmende effect zorgt ervoor dat de antidepressiva bij gelijktijdig gebruik met antiretrovirale middelen minder snel worden afgebroken dan voorheen. Hierdoor stijgen de bloedspiegels van de antidepressiva wat leidt tot een toename van bijbehorende bijwerkingen en in sommige gevallen zelfs tot toxiciteit [21,46]. NRTI’s hebben geen direct effect op het CYP450-systeem en hebben om deze reden geen interactie met antidepressiva [20]. Een uitgebreid overzicht van de interactie tussen antiretrovirale middelen en antidepressiva is te vinden in Tabel 1.
Hoewel antidepressiva gemetaboliseerd worden door het CYP450-enzymsysteem hebben zij (vrijwel) geen invloed op de afbraak van de antiretrovirale middelen [21]. Bij het maken van de keuze van de medicamenten voor het behandelen van de depressie moet er om deze reden met name uitgegaan worden van de aanwezige antiretrovirale medicatie.
Zoals eerder genoemd zijn niet alleen medicamenten en genetische factoren van invloed op de activiteit van CYP-enzymen, maar speelt voeding ook een belangrijke rol [51]. Een stof die de concentratie van de antiretrovirale medicatie beïnvloedt is het sint-jans kruid. Sint-jans kruid is een middel dat regelmatig gebruikt wordt om depressieve klachten te verminderen [66]. Het kruid versnelt het metabolisme van de proteaseremmers indinavir en nevirapine. Dit leidt ertoe dat de bloedspiegels van de antiretrovirale middelen dalen, wat zorgt voor een verminderde werking van de medicatie en een kleiner risico op het verslechteren van de ziekte [21].
Tabel 1: Interacties tussen antidepressiva en antiretrovirale medicatie [13,33,50,52-66]. (Copyright 2014 L. Teela)

Antiretroviale medicatie
Alle hiv-medicatie wordt gemetaboliseerd door het CYP450-enzymsysteem. Dit betekent dat verschillende hiv medicijnen ook een interactie met elkaar aan kunnen gaan. Met name als de HAART-therapie toegepast wordt, moet worden opgelet of de medicatie in combinatie met elkaar voorgeschreven kan worden. De interacterende werking van de hiv-remmers vormt niet alleen een belemmering, maar kan ook behulpzaam zijn in de combinatiepreparaten. Zo wordt de remmende werking van ritonavir op het CYP3A-systeem gebruikt om de effectiviteit van de behandeling te vergroten [13]. Ritonavir wordt toegediend in combinatie met andere proteaseremmers als atazanavir, darunavir, fosamprenavir en lopinavir. Door het combineren van deze middelen stijgen de bloedspiegels van de proteaseremmers. Dit zorgt ervoor dat iemand minder vaak zijn medicatie hoeft in te nemen wat de therapietrouw bevordert. In sommige gevallen zorgt het tevens voor een vermindering van de bijwerkingen.
3.4 Onderliggende mechanismen
Depressie bij hiv-patiënten verlaagt de kwaliteit van leven, de therapietrouw van HAART-therapie en de uitkomst van antiretrovirale behandeling [39]. Er is een aantal onderliggende mechanismen bij depressieve hiv-patiënten dat de prognose beïnvloedt. Deze mechanismen kunnen gesplitst worden in gedrags- en fysiologische factoren.
Gedragsfactoren
Allereerst is stigmatisering een voorspeller van een depressie bij hiv-patiënten [68]. Bij hiv-patiënten houdt stigma in dat er discriminatie plaatsvindt. Dit kan leiden tot een laag zelfbeeld. Onderzoek liet zien dat er een directe relatie bestaat tussen stigmatisering en het deelnemen aan risicovol gedrag.
Er is een aantal gedragsfactoren dat kan volgen op een depressie bij hiv-patiënten. Een overzicht van deze factoren en mogelijke paden staan weergegeven in Figuur 5. De nummers achter de factoren zijn terug te vinden in de onderstaande tekst.
Figuur 5: Gedragsfactoren die het gevolg kunnen zijn van een depressie bij hiv-patiënten en leiden tot een verminderde prognose [39, 69-75]. (Copyright 2014 L. Schakel)
Een eerste factor is verminderde sociale steun (1), wat zowel de ernst als de duur van de depressie verergert [69]. Ook leidt een gebrek aan sociale steun tot slechte coping strategieën, zoals vermijding (2). Een gebrek aan sociale steun kan tevens leiden tot een snellere afname in CD4-lymfocyt aantallen [70]. Als depressie voorkomt bij hiv-patiënten lijkt er ook meer substantiemisbruik van alcohol en drugs plaats te vinden [71], wat weer leidt tot progressie van de ziekte door immunologische factoren [70]. Daarnaast komt hopeloosheid (3) veel voor bij depressie, wat het immuunsysteem indirect beïnvloedt via negatieve gezondheidsgedragingen. Hopeloosheid kan leiden tot minder proactief gedrag (initiatief nemen tot het verbeteren van de omstandigheden) (4) [72] en kan andere gedragsfactoren versterken, namelijk substantiemisbruik (5), therapieontrouw (4) en gebrek aan sociale steun [73]. Substantiemisbruik, gebrek aan sociale steun en hopeloosheid worden geassocieerd met zowel depressie als immunosuppressie (onderdrukking van het immuunsysteem). Alle drie leiden tot verhoogde cortisolniveaus (stresshormoon), wat de prognose van hiv verslechtert.
Een ander gedragsmechanismen is ziektegedrag (7) [39]. Ziektegedrag (bijvoorbeeld extra behoefte aan slaap) is een aanpassingsmechanisme van het lichaam op ontstekingen. Bij hiv-patiënten blijft ziektegedrag in stand, doordat systemen (zoals de HPA-as en het immuunsysteem) in het lichaam uit balans zijn. Wanneer deze systemen niet adequaat kunnen worden in/uitgeschakeld, leidt dit tot meer ziekte [73]. Bovendien gaan hiv en depressie samen met meer risicovol seksueel gedrag (6) [74], waardoor de virale transmissie (overdracht van hiv) wordt verhoogd. Dit beïnvloedt de morbiditeit (mate van invaliditeit) en mortaliteit (sterfte) [70]. Depressie zorgt tevens voor een verminderde therapietrouw [75], wat de prognose van hiv-patiënten verslechtert [70].
Fysiologische factoren
Er zijn grofweg drie biologische systemen die veranderen onder invloed van depressie bij hiv-patiënten, namelijk: het immuunsysteem, de HPA-as en het autonome zenuwstelsel. Mogelijke paden met deze systemen op de prognose zijn weergegeven in Figuur 6.
 Figuur 6: De relatie tussen depressie en fysiologische factoren bij patiënten met hiv [39,68,76,78]. (Copyright 2014 L. Schakel)
Figuur 6: De relatie tussen depressie en fysiologische factoren bij patiënten met hiv [39,68,76,78]. (Copyright 2014 L. Schakel)
Immuunsysteem (1)
Depressie heeft nadelige invloeden op het immuunsysteem, wat kan leiden tot een verhoogde mortaliteit en een verslechtering van hiv [76]. De cytokine TNF-α, speelt een belangrijke rol bij ontstekingsprocessen en is in verhoogde mate aanwezig bij depressieve hiv patiënten. Een teveel aan TNF-α kan leiden tot chronische vermoeidheid [39]. Daarnaast blijkt uit onderzoek dat de hevigheid van depressie onafhankelijk gerelateerd is aan een afname in het aantal CD4-cellen in hiv-patiënten [77].
HPA-as (2)
De HPA-as (hypofyse-hypothalamus-bijnier-as) is verantwoordelijk voor de productie van cortisol (stresshormoon). Verhoogde cortisolniveaus zijn vaak aanwezig bij hiv-patiënten met depressie [70]. Dit heeft bij depressieve hiv-patiënten een nadelig effect, omdat de virale replicatie (verdubbeling) wordt versneld en de T-cel respons (via welke virussen en bacteriën onschadelijk kunnen worden gemaakt) wordt verlaagd [39]. De chronische ontstekingsstaat wordt hierdoor niet verholpen. Daarnaast blijkt de groeifactor ‘brain-derived neurotrophic factor’ (BDNF) minder te worden aangemaakt, waardoor er minder aanmaak van nieuwe zenuwcellen plaatsvindt bij depressieve hiv-patiënten.
Autonome zenuwstelsel (3)
Verhoogde activiteit van het autonome zenuwstelsel lijkt in hiv-patiënten samen te gaan met versnelde virale replicatie [78]. Daarnaast zijn het sympathische zenuwstelsel en catecholamine systeem actiever bij hiv-patiënten met een comorbide depressie [68]. Catecholamines kunnen de replicatie van virale factoren weer versnellen en daarmee het immuunsysteem beïnvloeden [39]. Hiv gaat tevens gepaard met veranderingen in signalen van de neurotransmitter dopamine, die depressieve symptomen met zich meebrengen. Dit komt door verhoogde beschikbaarheid van de neurotransmitter glutamaat. De verhoogd beschikbaarheid van glutamaat wordt geassocieerd met excitotoxiciteit (schade aan zenuwcellen door teveel aan stimulatie van neurotransmitters) en celdood, wat de prognose weer verslechtert.
Een fenomeen wat met bovenstaande factoren geassocieerd is, is ziektegedrag [39]. Dit is eerder al bij de gedragsmechanismen beschreven. Tijdens acute stress worden het sympathische zenuwstelsel en de HPA-as geactiveerd. De reactie op deze fysiologische activatie is het ziektegedrag. De symptomen van ziektegedrag komen zeer overeen met die van een depressie [79].
4 Conclusie
Samenvatting
Hiv is een virus dat cellen in het immuunsysteem infecteert en hierdoor verschillende symptomen teweeg kan brengen (bijvoorbeeld griepverschijnselen en onverklaard gewichtsverlies). Op dit moment bestaat nog geen curatieve behandeling voor hiv. Wel kunnen patiënten met hiv behandeld worden met antiretrovirale geneesmiddelen. Middels deze medicatie wordt de vermenigvuldiging van hiv onderdrukt, wat de kwaliteit van leven verbetert.
Naast fysiologische symptomen kunnen patiënten met hiv last hebben van psychische klachten, zoals depressie. De frequentie van een depressieve stoornis blijkt twee keer hoger te zijn onder hiv-patiënten in vergelijking met de algemene populatie. Het is belangrijk om een depressie bij patiënten met hiv te behandelen, aangezien een niet-behandelde depressie geassocieerd is met een verslechterde prognose, mede door een verminderde therapietrouw. Er zijn grofweg twee vormen van behandeling voor depressie te onderscheiden, namelijk antidepressiva en psychotherapie. Bekende vormen van antidepressiva zijn SSRI’s. Echter kunnen antidepressiva op verschillende manieren interacteren met antiretrovirale geneesmiddelen. Het is om deze reden van belang als specialist kennis te hebben van de werking van medicatie. Er bestaan diverse soorten psychotherapie, zoals interpersoonlijke therapie en cognitieve gedragstherapie. Deze therapieën kunnen zowel individueel als in groepen gegeven worden. Groepstherapie kan helpen patiënten met hiv uit hun isolement te halen door het uitwisselen van ervaringen en het delen van soortgelijke gevoelens en problemen.
De prognose van een depressie bij hiv wordt beïnvloed door zowel fysiologische- als gedragsmatig factoren. Het beïnvloeden van deze factoren middels behandeling kan de therapietrouw en prognose van hiv verbeteren.
Aanbevelingen
Tegenwoordig wordt hiv nog niet volledig door de samenleving geaccepteerd. Veel hiv-patiënten hebben te maken met discriminatie en ontwikkelen hierdoor een laag zelfbeeld. Deze stigmatisering is een voorspeller van een depressie. Het is van belang om preventieve maatregelen te treffen om stigmatisering te verminderen. Dit kan verwezenlijkt worden door hiv onder de aandacht te brengen in de maatschappij, zodat deze erkend wordt als een ziekte die niet enkel ontstaat door risicovol gedrag van de patiënt in kwestie. Wanneer hiv meer geaccepteerd wordt door de maatschappij zal stigmatisering rondom hiv verminderen. Hierdoor zal de kans op ontwikkeling van een depressie bij hiv-patiënten afnemen.
Tevens is het van belang om een depressie bij hiv-patiënten vroegtijdig te herkennen. Momenteel wordt een depressie bij hiv niet snel herkend wegens de grote overlap in symptomen. Een depressie heeft echter een nadelige invloed op de therapietrouw en prognose van hiv. Om deze reden is het essentieel artsen en verpleegkundigen te trainen in het herkennen van een depressie bij hiv-patiënten. Wanneer een depressie vroegtijdig herkend en behandeld wordt, heeft dit een positieve invloed op de prognose van hiv-patiënten.
De behandeling van depressie richt zich op het beïnvloeden van zowel fysiologische als gedragsmatige factoren. De twee behandelvormen die voornamelijk worden toegepast bij de behandeling van een depressie zijn medicatie en psychotherapie. Uit onderzoek blijkt dat de combinatie van beide behandelvormen het meest effectief is bij hiv-patiënten. Dit suggereert dat het van belang is om beide mechanismen te beïnvloeden. Aangezien de modellen van deze mechanismen op basis van de literatuur zijn opgesteld, dient verder onderzoek gedaan te worden naar de causale relaties tussen de behandeling en de mechanismen die hierdoor worden beïnvloed.
Auteurs
S. van Oorschot
L. Schakel
L. Teela
M. te Voert
Aan deze WIKI-pagina kunnen geen rechten ontleend worden.

Comments (0)
You don't have permission to comment on this page.